A dor pode transformar o cotidiano em um desafio. Seja persistente ou passageira, ela não acontece por acaso. Percebo em meu consultório, todos os dias, a confusão que as pessoas fazem entre dor aguda e dor crônica, e como essa diferença interfere no caminho do alívio. Com base em estudos recentes e em minha vivência na ortopedia, venho compartilhar o que considero mais relevante sobre diagnóstico, abordagem multidisciplinar e caminhos para o cuidado das dores.
Dor aguda e dor crônica: qual é a diferença?
Antes de pensar em tratar, é necessário entender que nem toda dor é igual. Dor aguda e dor crônica possuem origens, mecanismos e consequências diferentes. Muitos se assustam ao notar que sentem dor há meses e não sabem que ela já deixou de ser um sinal de alerta imediato para se tornar parte de um cenário mais complexo.
O que caracteriza a dor aguda
Em minha jornada como ortopedista e fisioterapeuta, defino dor aguda como uma resposta rápida e perceptível a lesões ou agressões, como fraturas, entorses, cortes ou processos inflamatórios repentinos. Ela normalmente surge de maneira intensa, dura poucas horas ou semanas e desaparece à medida que o corpo se recupera. Exemplos comuns no consultório incluem:
- Entorses de tornozelo após escorregões
- Dor lombar repentina devido a esforço inadequado
- Inflamação nos tendões após uma atividade esportiva intensa
- Fraturas causadas por acidentes domésticos ou de trânsito
No geral, a dor aguda tem papel de alerta, protegendo para evitar agravamentos. Quando tratada logo, costuma ceder.
Como perceber a dor crônica
Já a dor crônica é persistente. Conforme explicação da Faculdade de Medicina da UFMG, ela se prolonga por mais de três meses, frequentemente sem relação direta com lesões agudas em andamento. Muitos pacientes, e inclusive eu conheci vários, relatam dores que persistem por anos, já sem relação clara com um evento inicial. Essa dor pode ser contínua ou recorrente, e está ligada tanto a doenças reumáticas quanto a distúrbios de origem neurológica ou até processos degenerativos comuns do envelhecimento.
- Dor lombar crônica devido à artrose
- Artrite reumatoide causando dor constante nas articulações
- Céfaléias frequentes (enxaquecas)
- Fibromialgia, com dor muscular corporal difusa
A dor crônica costuma vir acompanhada de alterações no sono, humor e qualidade de vida, sendo muitas vezes desafiadora por não sinalizar mais um “perigo imediato”, mas sim uma alteração duradoura no organismo.
Quem sofre com dores crônicas no Brasil?
É impossível discutir alternativas de tratamento sem olhar para o tamanho do problema. Segundo dados do Ministério da Saúde, 36,9% dos brasileiros com mais de 50 anos sentem dor crônica. O número impressiona. Destes, aproximadamente 30% fazem uso de opioides, o que levanta discussões sobre riscos de dependência e sobre a necessidade de buscar alternativas menos agressivas.
No estudo citado pelo simpósio do HGRS, a dor crônica é mais prevalente em mulheres, em pessoas de baixa renda e naquelas que já enfrentam artrite, dor nas costas, sintomas depressivos, histórico de quedas ou hospitalização. Isso reforça o impacto da dor na esfera social e psicológica.
A dor é invisível, mas seus efeitos são profundos.
Pessoas que buscam atendimento no meu consultório, em São Sebastião, frequentemente compartilham o receio do julgamento e o medo de dependência dos remédios. Esse contexto mostra a urgência de tratamentos humanizados, como defendo desde minha graduação em fisioterapia até a especialização em ortopedia e traumatologia.
Por que o diagnóstico correto é tão importante?
Descobrir a causa da dor é passo obrigatório. O diagnóstico correto direciona o tratamento e potencializa as chances de sucesso. Muitas vezes recebo pacientes preocupados por já terem tentado usar anti-inflamatórios, relaxantes musculares e analgésicos por conta própria, sem resultado. Por trás do insucesso está, na maioria das vezes, a ausência de investigação adequada.
Consulta clínica detalhada
No consultório, dedico tempo para ouvir o histórico, identificar padrões, gatilhos, hábitos de rotina e avaliar exames prévios. Observo desde como o paciente caminha até sinais como inchaço, vermelhidão, alteração de sensibilidade. Exames físicos específicos ajudam a delimitar se a dor é articular, muscular, óssea ou ligamentar. Esse cuidado faz toda a diferença e, por experiência, diminui enganos e retrabalhos.
Exames complementares: quando indicar?
- Radiografias: ajudam na avaliação de fraturas, desalinhamentos ósseos, artrose e osteoporose.
- Ultrassom: permite identificar lesões de partes moles (tendões, músculos, ligamentos) e realizar procedimentos guiados.
- Ressonância magnética: detalha tecidos profundos, indicado em casos de persistência da dor sem diagnóstico claro.
- Exames laboratoriais: fundamentais para investigar processos inflamatórios, infecciosos ou doenças sistêmicas.
Nem todo paciente precisa de todos esses exames. A indicação é feita de acordo com o quadro e o impacto da dor. Mais do que exames, o olhar atento e o respeito ao relato do paciente guiam a investigação, como sempre preconizo em minha forma de atender.

Principais estratégias não medicamentosas no cuidado da dor
A abordagem não se limita a tomar medicamentos. Pelo contrário: alternativas integradas costumam ser mais eficazes e respeitam o desejo atual de muitos pacientes em evitar uso excessivo de fármacos. No tratamento da dor, unir fisioterapia, terapias complementares e mudanças de hábito traz benefícios reais, comprovados pela prática clínica e por estudos recentes.
Ressignificando a fisioterapia no controle da dor
A fisioterapia sempre foi parte da minha formação e considero uma das ferramentas mais completas. Suas técnicas atuam desde a redução da inflamação aguda até o recondicionamento de estruturas afetadas por processos crônicos. No consultório, aplico recursos como:
- Exercícios terapêuticos personalizados, visando fortalecimento e alongamento
- Eletroterapia, com correntes de baixa frequência para aliviar dor e ativar circulação
- Liberação miofascial para soltar pontos de tensão
- Cinesioterapia, que promove movimentos controlados, essencial no pós-operatório
Frequentemente, indico recursos complementares como bolsas térmicas, orientações posturais e manipulação suave. O segredo está em ajustar o plano de acordo com cada paciente.
Para quem deseja aprofundar, recomendo o conteúdo da categoria de Fisioterapia do blog, onde detalho várias técnicas.
Terapias não-invasivas: alternativas seguras e efetivas
No tópico dos métodos menos invasivos para o manejo da dor, destaco:
- Acupuntura, bastante eficaz sobretudo em dores crônicas de origem neuropática ou músculo-esquelética
- Terapia manual e osteopatia, excelentes para reduzir rigidez e promover relaxamento muscular, com bons resultados em dor lombar e cervical
- Laserterapia e ondas de choque, indicadas em tendinites, fasceíte plantar e calcificações, quando utilizadas sob supervisão adequada
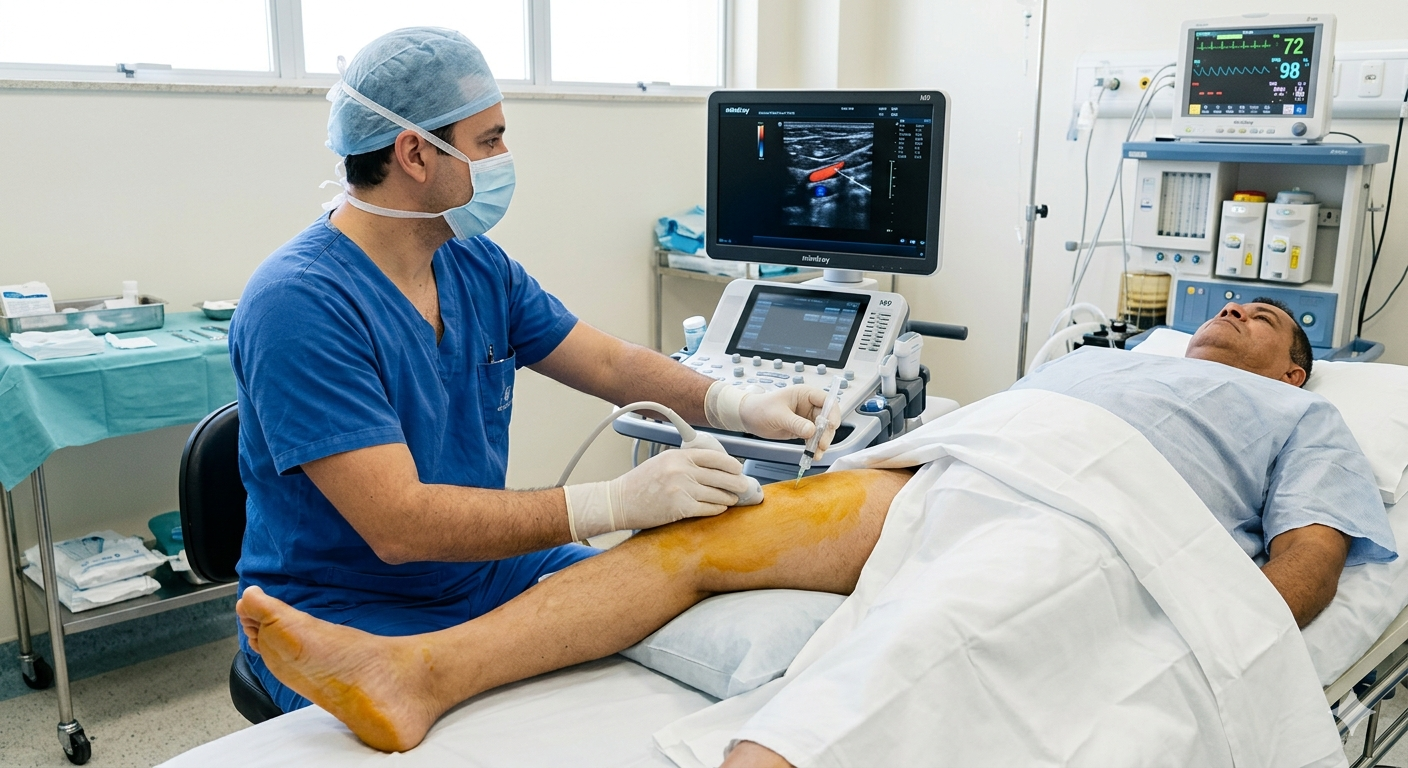
- Bloqueios guiados por ultrassonografia, técnica de vanguarda na medicina atual, que realizo periodicamente para tratar bursites, lesões tendíneas e dor pós-traumática mais persistente
O grande benefício dessas opções é a redução dos efeitos indesejados dos remédios, especialmente em idosos e pacientes com doenças associadas.
Para exemplos de aplicação, indico o acervo em terapias complementares para dor.

O papel dos medicamentos: usos, limites e riscos
É verdade: os medicamentos continuam importantes, mas o uso precisa ser criterioso. Adotar uma abordagem baseada em evidências, individual e controlada é mais seguro. Nem toda dor precisa de remédios, mas há casos em que são fundamentais, principalmente em crises agudas ou em situações incapacitantes.
Tipos de medicamentos e suas indicações
- Analgésicos comuns (dipirona, paracetamol), para alívio pontual
- Anti-inflamatórios não esteroidais, indicados em processos inflamatórios e pós-traumas
- Relaxantes musculares em casos de contraturas ou rigidez
- Opioides, reservados para situações de dor intensa, sempre por curto prazo devido ao risco de dependência
- Antidepressivos e anticonvulsivantes, úteis em dor neuropática e síndromes como a fibromialgia
A escolha do medicamento ideal depende do tipo, intensidade e localização da dor, assim como das condições clínicas do paciente.
É necessário discutir a prescrição com responsabilidade. Os dados do Ministério da Saúde mostram que 30% dos pacientes acima de 50 anos com dor crônica consomem opioides, o que pode ser perigoso sem acompanhamento. Sempre avalio alternativas menos invasivas antes de optar por medicamentos, e alerto sobre riscos de automedicação e efeitos adversos, principalmente em idosos.
Cuidados no uso prolongado
No consultório, encontro quadros em que a pessoa já chega usando medicamentos há meses, sem supervisão regular. Nesses casos, reforço a importância do acompanhamento periódico, monitoramento de interações medicamentosas, e até de exames laboratoriais. Quando possível, busco ajustar a dose, realizar desmame gradual, ou mesmo substituir por intervenções físicas e psicossociais.
O uso consciente e criterioso dos medicamentos deve caminhar junto com outros recursos. Falo muito sobre isso nos conteúdos em ortopedia clínica.
Quando as intervenções guiadas por ultrassom fazem diferença?
Entre as técnicas inovadoras dos últimos anos, as intervenções guiadas por ultrassom se destacam. Eu vi, em casos práticos do meu consultório, pessoas que conseguiram controlar dores incapacitantes de bursites e tendinites apenas com esses procedimentos, sem a necessidade de cirurgias.
- Bloqueios anestésicos precisos
- Infiltrações de corticoide ou anestésico em articulações e tecidos inflamados
- Aspiração de líquidos inflamatórios
A precisão do ultrassom proporciona maior segurança, reduz riscos de complicações e melhora o conforto do paciente, além de encurtar o tempo de recuperação. Em situações de dor aguda refratária ou de persistência da dor crônica em articulações específicas, considero essa abordagem muito benéfica, sobretudo quando feita em ambiente controlado e com análise individualizada.
Como as equipes multidisciplinares agregam ao tratamento?
Em 20 anos de atuação, aprendi que dor raramente é apenas física. O sofrimento psíquico é recorrente, sobretudo em quadros crônicos. A articulação entre o ortopedista, fisioterapeuta e psicólogo é ferramenta indispensável para resultados completos.
Soma de perspectivas: físico e emocional
- Médico: responsável por diagnóstico, prescrição e avaliação global do quadro
- Fisioterapeuta: executa tratamentos físicos personalizados, ensina exercícios, estimula autonomia
- Psicólogo: trabalha enfrentamento da dor, ansiedade, depressão, autoestima e ressignificação do problema
Vários pacientes relatam sentimento de impotência e desesperança diante da dor persistente. O diálogo entre equipe e paciente propicia novas abordagens. Intervenções em grupo, atividades educativas e contato frequente evitam o isolamento tão comum nesses quadros.
Integração com hábitos saudáveis
Incentivo, sempre que possível, a mudança de rotina por meio de exercícios leves, alimentação adequada, boas práticas de higiene do sono, redução do tabagismo e manejo do estresse. Tudo isso potencializa o resultado do tratamento físico e medicamentoso, semeando autonomia e qualidade de vida.
Dicas e relatos de vivências estão em traumatologia e prevenção na página do consultório.

Por que o acompanhamento contínuo faz diferença?
Acompanhar o paciente de perto é uma das formas mais efetivas de garantir resultados de longo prazo. No tratamento de dores persistentes, os sintomas podem variar com o tempo, influenciados por clima, alterações emocionais, nível de atividade física ou progressão da doença de base.
No meu consultório costumo realizar revisões regulares, ajustando condutas, reforçando orientações de fisioterapia, revendo doses de medicamentos e discutindo alternativas inovadoras. O diálogo aberto cria confiança, permite adaptação do plano e impede o abandono do tratamento.
A atenção continuada valoriza a individualidade do paciente e contribui para o sucesso terapêutico.
Resultados: mais qualidade de vida e autonomia
Ver uma pessoa retomar as tarefas diárias, trabalhar, praticar exercícios leves ou até voltar a sorrir após meses de dor é o que faz todo esforço valer a pena. A humanização, palavra que me orienta desde a formação em fisioterapia, faz diferença. O projeto do consultório, nascido dessa busca por escuta e clareza, se estende para todos que procuram um caminho de cuidado real e sustentável.
Com recursos personalizados, combinação de terapias, medicamentos quando indicados e equipe multidisciplinar, é possível controlar dores e conquistar autonomia, mesmo diante das limitações naturais de cada quadro.
Cada etapa, desde o diagnóstico até a orientação de rotina e suporte psicológico, soma pontos na construção de uma vida com menos dor. E, principalmente, cada paciente é protagonista do seu processo de melhora. Isso é o que me inspira.
Conclusão
O tratamento das dores agudas e crônicas exige empatia, ciência e dedicação. Aprendi, neste tempo à frente do consultório, que escutar com atenção, investigar a fundo e escolher o que faz sentido para cada paciente transformam o atendimento em uma experiência acolhedora.
Na equipe do Dr. Carlos Guimarães, priorizamos abordagens personalizadas, integrando fisioterapia, medicamentos sob controle rigoroso e terapias não-invasivas, como as intervenções guiadas por ultrassom. Respeitar limites, considerar o emocional e fomentar a autonomia fazem parte do caminho para mais qualidade de vida. Se você ou alguém próximo precisa de acompanhamento, agende uma conversa conosco pelo WhatsApp e vamos juntos buscar soluções seguras e humanizadas para seu bem-estar.
Perguntas frequentes sobre tratamento de dores crônicas e agudas
O que é dor crônica e aguda?
Dor aguda é aquela que surge de modo súbito, geralmente causada por lesão, inflamação ou cirurgia, tendo duração limitada, normalmente de dias a poucas semanas. Ela atua como sinal de alerta do corpo, sinalizando a necessidade de proteção ou cuidados. Já a dor crônica é aquela que persiste por mais de três meses, mesmo após a recuperação da possível lesão inicial. Pode ser causada por doenças como artrose, fibromialgia ou alterações neurológicas, sendo menos ligada a um fator “gatilho” e mais associada a uma alteração do funcionamento do sistema nervoso central e periférico. Esses conceitos são explicados em detalhes em estudos da Faculdade de Medicina da UFMG.
Como aliviar dores crônicas em casa?
Para o manejo doméstico de dores persistentes, sugiro rotinas de alongamentos leves, compressas quentes nos músculos doloridos, prática de relaxamento e manutenção de uma postura adequada. Exercícios aeróbicos moderados, como caminhada, podem ser aliados. O uso de remédios livremente não é recomendado sem avaliação. Ajustar os horários de sono, cuidar da alimentação e evitar inatividade prolongada também ajudam. Sempre procuro orientar os pacientes a identificar o que intensifica ou alivia seus sintomas, registrando em um diário para otimizar as consultas.
Quais são os melhores tratamentos para dor?
O melhor tratamento é sempre o personalizado, que considere o tipo e intensidade da dor, além das condições do paciente. Em minha atuação, valorizo a combinação de fisioterapia (exercícios, eletroterapia, terapia manual), terapias não-invasivas (como acupuntura, ultrassom, laser) e medicamentos quando realmente necessários. Em casos selecionados, intervenções guiadas por imagem proporcionam alívio rápido. O acompanhamento psicológico pode ser um diferencial expressivo nos quadros crônicos.
Quando devo procurar um especialista em dor?
É importante procurar um especialista quando a dor atrapalha atividades do dia a dia, não apresenta melhora após alguns dias de cuidado em casa ou está associada a outros sintomas como febre, perda de força ou sensibilidade. Persistência por mais de uma semana sem motivação clara, ou recorrência frequente, também são motivos para avaliação médica detalhada e encaminhamento para tratamento individualizado. Busque atendimento sempre em situações de dor incapacitante, pós-trauma ou se houver histórico de doenças crônicas.
Tratamento para dor crônica é caro?
O custo varia bastante conforme o tipo de dor, recursos necessários, frequência de sessões e necessidade de medicamentos. Em minha rotina, priorizo orientar pacientes sobre alternativas como fisioterapia em grupo, exercícios domiciliares supervisionados e uso racional de intervenções complementares, visando custo-benefício. Há opções acessíveis e até gratuitas em sistemas públicos de saúde, mas a personalização e o acompanhamento médico regular contribuem para otimizar gastos e evitar o uso inadequado de recursos.