Em minha experiência, um dos cenários mais frustrantes para pacientes em busca de solução para dores é perceber que, mesmo após completar as sessões de fisioterapia, a dor insiste em permanecer. O sentimento que toma conta costuma ser de dúvida, insegurança e até angústia. Afinal, o esperado após um tratamento guiado por profissionais é a melhora progressiva. Quando isso não acontece, diversos motivos podem estar envolvidos, e o caminho para o alívio requer atenção, paciência e uma abordagem cuidadosa.
Acompanhe comigo, de forma detalhada, o que diferencia o desconforto normal do processo de reabilitação daquela dor incômoda que parece não ceder, quais causas são mais frequentes, o que pode ser feito imediatamente e como seguir com o tratamento com confiança e clareza.
Compreendendo a dor após fisioterapia
Ao longo dos anos, vi muitos pacientes confundindo o que é considerado uma dor esperada no processo de recuperação com aquela persistente que merece atenção extra. Saber distinguir isso é fundamental para evitar tanto preocupações exageradas como atrasos no diagnóstico de problemas maiores.
O que é dor esperada no tratamento?
Como costumo explicar nos consultórios, durante a reabilitação, é perfeitamente normal sentir algum desconforto muscular, articular ou até cansaço localizado, especialmente nos primeiros dias após exercícios ou manipulações. Isso ocorre porque os tecidos estão sendo estimulados para retomar funções perdidas ou diminuir danos causados por traumas e doenças crônicas.
Em geral, esse tipo de dor:
- Diminui em intensidade após alguns dias;
- Responde bem a repouso, gelo ou calor e alongamentos leves;
- Não impede completamente os movimentos;
- É facilmente controlável com pequenas adaptações.
São sinais temporários do corpo se readaptando e, na maioria dos casos, desaparecem gradativamente.
Quando a dor deixa de ser normal?
A dor que persiste além do período esperado, mantém-se intensa, dificulta atividades diárias básicas ou apresenta características diferentes das relatadas inicialmente, merece uma investigação mais cautelosa.
Sempre indico aos pacientes estarem atentos aos seguintes sinais de alerta:
- Dor que não cede com repouso ou analgésicos simples, mesmo após vários dias;
- Incômodo que piora durante o sono ou acorda a pessoa de madrugada;
- Piora progressiva, limitando funções simples do cotidiano;
- Presença de sintomas associados como febre, inchaço intenso, vermelhidão, calor local ou perda de força;
- Dor com característica diferente da original, por exemplo, se era muscular e passa a ser aguda em um ponto articular específico;
- Alterações de sensibilidade, como formigamento, dormência ou queimação que não existiam antes.
Procure sempre valorizar o que o seu corpo comunica.
Por que a dor pode persistir mesmo após fisioterapia?
Diversas causas podem estar relacionadas a esse quadro. Nem sempre seguir o plano fisioterapêutico até o fim é garantia de recuperação plena. Em minha vivência com pacientes, observo que cada organismo responde de forma única. Se a dor não alivia, o raciocínio clínico pode seguir algumas linhas principais.
1. Inflamação residual não resolvida
Essa é uma das causas que mais noto em casos pós-trauma ou cirurgias. Às vezes, pequenas áreas de inflamação permanecem ativas, seja por uso excessivo, retorno precoce à atividade ou ainda devido à própria natureza da lesão original.
Os sinais típicos são:
- Sensação de calor e inchaço;
- Dor localizada ao toque;
- Mobilidade restrita.
Nesses casos, ajustes no tratamento, repouso prolongado ou intervenções específicas podem ser necessários.
2. Sensibilização dos tecidos locais e do sistema nervoso
Outro fator que acompanha muitas queixas persistentes está relacionado à sensibilização. Após um trauma, mesmo leve, os tecidos e o sistema nervoso podem permanecer em estado de alerta. Isso torna a dor desproporcional ao estímulo, dificultando o avanço da reabilitação. Em quadros mais crônicos, falo sobre como a dor cria um “caminho fácil” no cérebro, passando a ser automática, mesmo sem lesão ativa no local.
Esses casos exigem uma abordagem diferente, menos voltada apenas para o local da dor e mais abrangente, incluindo tratamentos educativos, exercícios graduais e, algumas vezes, acompanhamento psicológico.
3. Fatores sociais, emocionais e psicológicos
Não consigo contar quantas vezes vi pacientes melhorando fisicamente, mas mantendo a dor devido ao medo de se mover, ansiedade sobre o futuro ou pressões externas, familiares, profissionais ou sociais.
Os fatores emocionais podem potencializar a percepção dolorosa. O organismo, em estado de estresse, tende a manter a musculatura tensa e dificulta o processo inflamatório saudável de cicatrização.
Nesses momentos, é fundamental orientar o tratamento para além do físico, buscando apoio multiprofissional quando possível. Relacionamentos interpessoais, ambiente de trabalho e até o próprio histórico de saúde mental têm papel central.
4. Lesões associadas ou diagnósticos não esclarecidos
Acabei aprendendo que, algumas vezes, uma dor que permanece após a fisioterapia pode estar relacionada a lesões diferentes daquelas identificadas inicialmente.
- Pequenas fraturas não diagnosticadas;
- Rompimento parcial de tendões ou ligamentos que só aparecem com exames de imagem de alta resolução;
- Síndromes dolorosas que só se manifestam tardiamente, como as miofasciais ou algumas neuropatias.
Esse cenário reforça o valor do acompanhamento clínico atento. Sintomas que não evoluem como previsto devem ser reavaliados.
5. Sobrecarga ou erro de execução dos exercícios
Já presenciei casos em que o entusiasmo em melhorar levou à execução de exercícios com carga, intensidade ou frequência acima do recomendado. Em outros, movimentos feitos com técnica insuficiente ou falta de supervisão adequada resultaram em agravamento da dor ou novas lesões.
Seguir à risca as orientações, fazer pausas e sempre relatar incômodos incomuns é um diferencial para o bom resultado.
O que fazer imediatamente ao perceber dor persistente?
Ao notar que a dor não melhora como esperado após o tratamento fisioterapêutico, minha sugestão é adotar algumas medidas práticas. Elas servem tanto para controlar o desconforto, como para conduzir com segurança a busca pelo alívio.
1. Comunique o profissional responsável
O ponto de partida é sempre informar ao fisioterapeuta ou médico que acompanha o caso. Detalhe os sintomas, sua intensidade, quais movimentos pioram a dor, há quanto tempo ela persiste e se surgiram outros sinais associados. O profissional pode identificar precocemente se há necessidade de rever o diagnóstico ou adaptar o tratamento.
2. Reduza a carga imediatamente
Moderar atividades físicas, incluindo séries de exercícios prescritos, pode ajudar a não agravar o quadro.
- Evite movimentos que agravem a dor, substituindo-os por alternativas mais leves;
- Controle o ritmo do dia a dia, respeitando mais seus limites;
- Pare qualquer exercício que gere sensação de machucado, fisgada aguda ou agravamento progressivo da dor.
O descanso relativo é uma estratégia temporária, não significa abandono completo das atividades, mas adequação de acordo com o quadro.
3. Use gelo ou calor, conforme orientação
Em geral, indico o uso de gelo para dores acompanhadas de inchaço, sensação de calor ou processos inflamatórios. Já o calor é melhor aproveitado quando há rigidez muscular, desconforto difuso e tensão.
- Gelo: aplicar por 15-20 minutos, várias vezes ao dia, protegendo a pele;
- Calor: uso de bolsa morna por 15-20 minutos, principalmente antes dos exercícios de alongamento para relaxar a musculatura.
Pequenos cuidados diários fazem grande diferença na dor.
4. Revise a execução dos exercícios
Em algumas situações, a dor persiste porque a postura, amplitude ou força aplicada nos exercícios está incorreta. Busque, sempre que possível, a supervisão do fisioterapeuta na execução ou grave um vídeo para que o profissional avalie posteriormente. Corrigir pequenos detalhes pode reduzir significativamente o incômodo.
5. Adapte temporariamente atividades cotidianas
Se uma tarefa específica piora a dor, vale a pena encontrar maneiras alternativas de executá-la durante a fase de recuperação. Isso inclui sentar-se de maneira diferente, usar suportes ergonômicos ou pedir ajuda em tarefas domésticas pesadas ou trabalho físico intenso.
O valor do acompanhamento clínico detalhado
Muitas pessoas, ao encontrar obstáculos na recuperação, sentem-se frustradas e pensam em abandonar o tratamento. Eu costumo ressaltar que o acompanhamento próximo com o profissional de saúde é fundamental para “desvendar” o real motivo da dor contínua. Às vezes, uma simples avaliação mais detalhada muda completamente os rumos da reabilitação.
Exames complementares
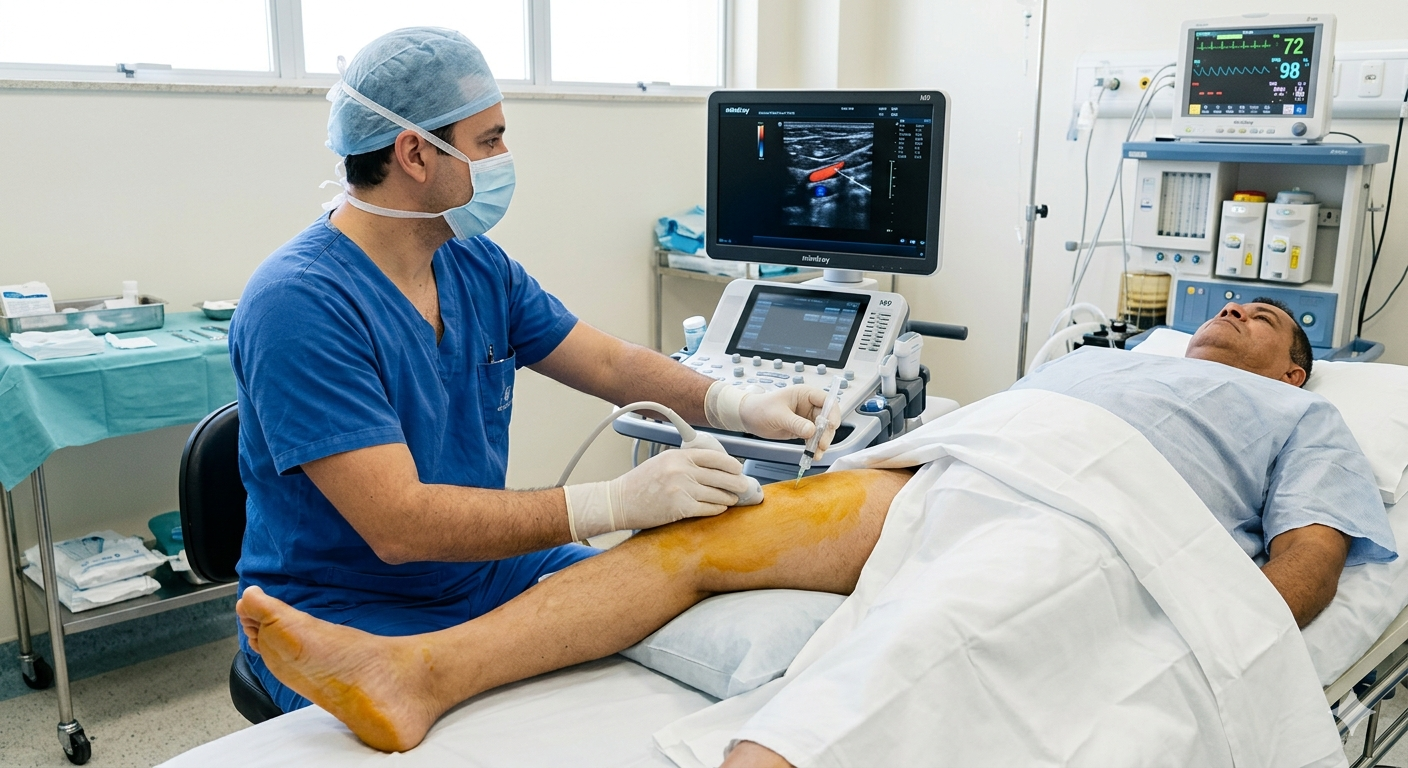
Quando o quadro de dor foge ao esperado, pode ser indicada a realização de exames de imagem como ultrassom, raio-X, ressonância magnética ou até avaliações laboratoriais para doenças inflamatórias.
 Cito situações vividas, nas quais um ultrassom músculo-esquelético serviu para identificar pequenas alterações de difícil percepção no exame físico, viabilizando intervenções mais precisas e, consequentemente, alívio mais rápido dos sintomas.
Cito situações vividas, nas quais um ultrassom músculo-esquelético serviu para identificar pequenas alterações de difícil percepção no exame físico, viabilizando intervenções mais precisas e, consequentemente, alívio mais rápido dos sintomas.
Diagnóstico diferencial
O diagnóstico diferencial consiste em investigar hipóteses que não estavam claras inicialmente. Por exemplo, uma dor no joelho após entorse que não melhora com fisioterapia pode, eventualmente, se relacionar a microfraturas, lesões de cartilagem, cistos ou desgaste ósseo inicial ainda não identificado. Por isso, nunca menospreze a necessidade de revisão médica diante da persistência do quadro.
Orientação multiprofissional
Dependendo do caso, encaminhamentos para profissionais como reumatologistas, ortopedistas, neurologistas ou psicólogos fazem grande diferença para um tratamento global.
Ajustes individuais no plano de reabilitação
Nunca vi dois pacientes apresentando o mesmo padrão de recuperação, ainda que tenham diagnósticos semelhantes. Personalizar a reabilitação, reavaliando objetivos, limites e expectativas, é fundamental para avanços consistentes. A paciência e flexibilidade no processo são grandes aliadas.
Fortalecimento muscular direcionado
Em diversos quadros, o déficit de força é fator primordial para manutenção da dor mesmo após a fisioterapia convencional. Grupos musculares frágeis transferem carga excessiva para estruturas como articulações, tendões e ligamentos.
- Trabalhar musculatura de suporte (core, quadril, escápulas, etc.) reduz a sobrecarga em pontos sensíveis.
- Exercícios com elásticos, pesos leves ou mesmo com o peso corporal em casa podem ser feitos, sempre com orientação, para evitar o agravamento da dor.
- Iniciar com baixa intensidade e cargas progressivas, conforme tolerância.
Exercícios terapêuticos orientados e progressivos
Exercícios focados na qualidade do movimento, mais do que na quantidade de repetições, são uma excelente alternativa para quadros dolorosos persistentes. Em minha rotina, sempre enfatizo a execução lenta, consciente e de baixa amplitude, aprimorando propriocepção e controle motor.
- Alongamentos curtos, respeitando limites de dor;
- Movimentos controlados, sem pressa, focando no retorno gradual da função;
- Inclusão de técnicas de respiração para auxiliar no relaxamento e na diminuição da ansiedade associada à dor.
Adaptações contínuas do tratamento
O processo de reabilitação deve ser dinâmico. O que funciona em uma semana pode precisar ser ajustado na seguinte, conforme resposta do organismo. Por isso, falo sempre sobre a importância de feedback em cada consulta. O plano ideal é aquele revisto e ajustado continuamente, nunca uma receita fixa até o fim.
Cada evolução, por menor que pareça, deve ser valorizada.
Possíveis intervenções guiadas por ultrassom
Com a evolução das técnicas, alguns procedimentos minimamente invasivos podem ser indicados em situações específicas de dor resistente, como infiltrações e bloqueios guiados por ultrassom.
- Permitem tratamento preciso do local da dor;
- Evitam a sobrecarga de medicamentos de uso sistêmico;
- Podem ser utilizados em tendinites, bursites, dores articulares e certas síndromes miofasciais.
Essa abordagem requer avaliação médica detalhada e indicação individualizada, com grandes benefícios em muitos casos de dor resistente.
O papel do tratamento humanizado e individualizado
Em todo o percurso da recuperação, percebo o quanto o tratamento humanizado faz diferença. Não falo apenas de técnicas, mas da escuta ativa e do respeito à individualidade. Cada pessoa traz consigo um histórico, expectativas e formas próprias de encarar a dor.
Escuta e acolhimento
Saber ouvir o relato do paciente é uma das ferramentas mais valiosas para o sucesso terapêutico. Nem todo incômodo relatado pode ser comprovado em exames, mas cada experiência traz dados relevantes para adaptar e melhorar o processo de reabilitação.
Educação sobre dor e processo de cura
Uma das mais poderosas estratégias que adotei nos últimos anos é explicar de forma clara como funciona o mecanismo da dor e sua relação com o processo de cura. A compreensão do quadro diminui a ansiedade e favorece o engajamento ao tratamento.
- Dor nem sempre representa nova lesão ou agravamento;
- O tempo de regeneração dos tecidos pode variar muito, por exemplo, músculos cicatrizam mais rápido que tendões;
- A adaptação à carga é essencial: um pouco de desconforto ao progredir pode ser esperado, mas dor intensa é sinal para ajuste;
- O retorno total à atividade pode levar mais tempo do que o inicialmente previsto, especialmente em casos crônicos.
Respeito ao tempo de cada um
Vejo muitos pacientes desmotivados justamente pelo desejo de resultados “relâmpago”. O ritmo de evolução nem sempre obedece previsões rígidas. O que deve ser priorizado é a regularidade dos cuidados e o respeito ao tempo do próprio corpo.
Paciência é companheira inseparável do processo de cura.
Quando buscar nova avaliação médica?
Nem todo quadro doloroso persistente indica um grave problema, mas existem situações nas quais a ida ao médico é indispensável.
- Quando a dor piora mesmo com todas as medidas de adaptação;
- No aparecimento de novos sintomas, como perda de força, alterações de sensibilidade, febre, inchaço persistente ou deformidade local;
- Quando os exercícios propostos não são tolerados nem em baixa intensidade;
- Se houver queda significativa na qualidade de vida, impactando sono, alimentação, humor ou desempenho no trabalho/estudo;
- Quando existe dúvida em relação ao diagnóstico ou medo de lesão estrutural não identificada.
A segurança do paciente está sempre em primeiro plano, e a avaliação precisa nunca é um exagero. Ao contrário, muitos problemas solucionam-se rapidamente quando identificados precocemente.
A importância do fortalecimento muscular
Gosto sempre de destacar que o fortalecimento muscular não se limita ao desaparecimento da dor. Ele é um dos principais pilares para prevenir recidivas, melhorar estabilidade articular e restabelecer funções perdidas.
Quais músculos priorizar?
- Grupos estabilizadores (abdome, lombar, glúteos);
- Músculos em torno da articulação afetada;
- Músculos posturais, pescoço, trapézio, escápulas, paravertebrais.
Dedicar tempo ao fortalecimento reduz o risco de novas lesões e devolve independência nas atividades diárias. O acompanhamento profissional é sempre recomendado para prescrição individualizada.
O impacto dos fatores emocionais e sociais na dor
Na convivência diária com pacientes, tornou-se muito claro para mim como fatores não físicos influenciam a constância e intensidade da dor. O medo do movimento, a insegurança diante de desafios e o estresse familiar ou econômico potencializam sintomas.
- Para alguns, insegurança gera tensão muscular involuntária e perpetua a dor;
- Para outros, a falta de compreensão em casa ou no trabalho aumenta a sensação de incapacidade;
- Ansiedade e insônia diminuem o limiar da tolerância à dor, piorando o quadro.
Orientação psicológica, técnicas de respiração e relaxamento, bem como buscar ambientes e relações que proporcionem apoio, têm valor comprovado na melhora da percepção dolorosa e da resposta à reabilitação.
Medidas práticas para manter a evolução
Com base na vivência clínica e relatos de pacientes, reuní algumas estratégias que ajudam a manter o progresso, mesmo diante de desafios:
- Faça um diário de sintomas para mapear padrões, horários e atividades que pioram ou aliviam a dor;
- Programe pausas regulares, principalmente se o trabalho exigir movimentos repetitivos ou postura estática constante;
- Mantenha a regularidade nos exercícios prescritos, buscando qualidade ao invés de quantidade;
- Desenvolva pequenas rotinas de autocuidado, massagem, compressas, uso de suportes ergonômicos;
- Inclua atividades prazerosas, que distraiam o foco da dor e melhorem o humor;
- Lembre-se que remédios analgésicos devem ser usados apenas conforme orientação médica, especialmente em caso de dor crônica.
O envolvimento ativo do paciente no processo é tão determinante quanto a intervenção dos profissionais.
Dica prática: comunicação aberta e contínua
Gosto sempre de reforçar que relatar cada informação nova, sensação diferente ou limitação sentida faz diferença na condução do caso. Um tratamento baseado em comunicação clara permite ajustes ágeis e mais segurança.
- Não guarde dúvidas para a próxima consulta: anote e envie quando surgir;
- Relate com detalhes intensidade e tipo da dor (pontada, queimação, pressão);
- Comunique sempre surgimento de sintomas associados.
A confiança na relação terapêutica é fundamental para melhores resultados.
Resiliência e paciência: aliados do tratamento
Nem sempre é fácil cultivar paciência diante da lentidão do processo de melhora, ainda mais quando a expectativa é de alívio rápido. Mas aprendi em minha trajetória que as maiores conquistas vêm com perseverança.
Continue se cuidando, mesmo quando os resultados forem discretos.
O caminho pode ser mais longo do que o previsto, mas cada passo, cada pequena conquista, representa uma vitória significativa contra a dor persistente.
Considerações finais
Viver com dor que persiste após a fisioterapia pode ser desanimador. Entretanto, compreender que esse sintoma é multifatorial e demanda ajustes contínuos é o primeiro passo para uma recuperação plena. Medidas simples, como repouso temporário e comunicação eficiente, em conjunto com acompanhamento profissional detalhado, fortalecem o caminho da cura.
Procure sempre personalizar o plano de tratamento, respeitar o seu tempo e agir prontamente diante de sinais de alerta. O fortalecimento muscular, a reeducação dos movimentos e o cuidado com a saúde emocional são peças fundamentais.
Dor persistente não precisa ser um obstáculo permanente. Com paciência, estratégias corretas e apoio qualificado, é possível encontrar alívio e retomar qualidade de vida.
Lembre-se: escutar seu corpo e buscar cuidados individualizados faz toda diferença no processo de recuperação.