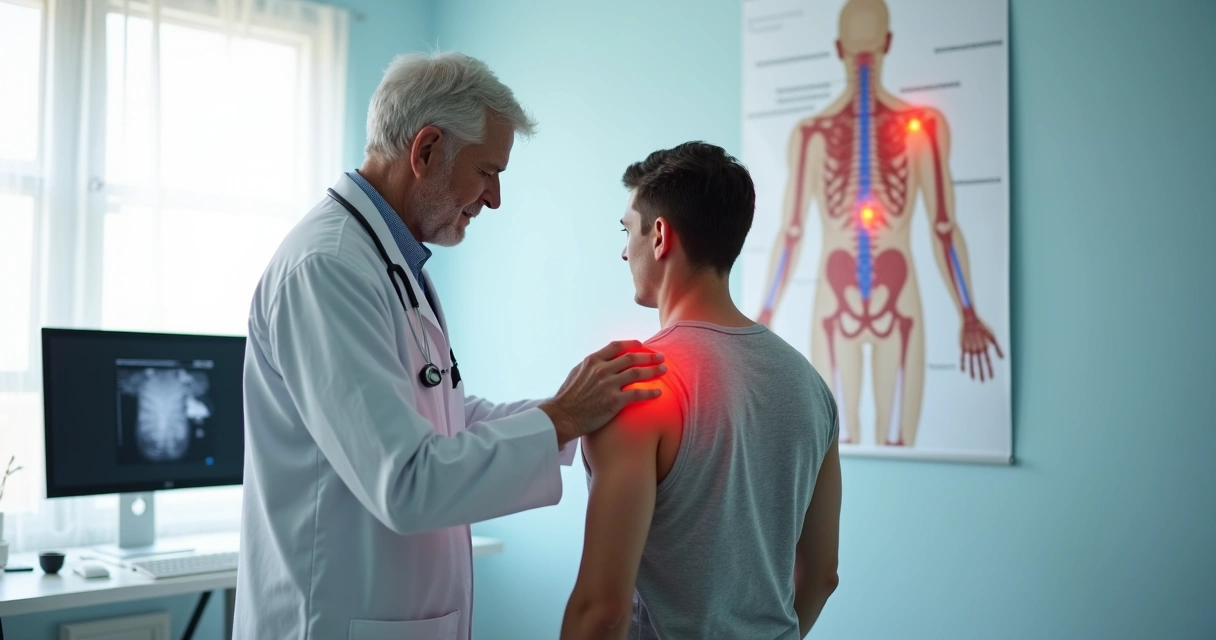
Viver com dor nos ombros, cotovelos, joelhos ou calcanhares é uma experiência bastante desconfortável, e vejo diariamente, pela minha vivência clínica, como essas dores podem limitar atividades simples do cotidiano. Grande parte dessas dores vem de inflamações locais, sendo a tendinite e a bursite algumas das causas mais frequentes. A pergunta mais comum entre meus pacientes sempre é: afinal, qual a diferença entre tendinite e bursite – e como é feito o tratamento?
Entendendo estruturas: o que são tendões e bursas?
Para compreender essas lesões, considero fundamental saber o que são as estruturas envolvidas. Tendões e bursas existem em praticamente todo o nosso corpo, principalmente nas regiões com articulações que se movimentam muito.
Os tendões: conexão e resistência
Quando falo em tendão, estou me referindo à estrutura de fibras resistentes e flexíveis, responsáveis por unir o músculo ao osso. Eles agem como verdadeiros cabos de transmissão da força muscular para ossos, permitindo que movimentos aconteçam – como levantar o braço ou flexionar o joelho.
- Resistentes à tração
- Flexíveis o suficiente para adaptar os movimentos
- Sensíveis a sobrecargas e esforços repetitivos
As bursas: almofadas naturais das articulações
Já as bursas são pequenas bolsas cheias de líquido, localizadas em pontos estratégicos entre ossos, tendões e músculos. Elas funcionam como verdadeiras “almofadas”, reduzindo o atrito durante o movimento articular.
- Localizadas próximas a articulações móveis
- Facilitam o deslizamento de estruturas
- Podem inflamar se houver sobrecarga
“Bursas evitam que nossos movimentos sejam dolorosos ao impedir o atrito direto entre ossos e tecidos.”
Conceituando as doenças: o que é tendinite e o que é bursite?
As terminações “ite” em medicina significam inflamação. Sendo assim, a tendinite é a inflamação do tendão, enquanto a bursite é a inflamação da bursa. Apesar de parecerem similares, por serem inflamações, os sintomas e motivos podem variar bastante.
Tendinite: inflamação do tendão
Tendinite ocorre quando o tendão inflama devido a excesso de uso, movimentos repetitivos ou traumas. Os sintomas mais comuns que observo são dor localizada ao movimentar, sensibilidade à palpação e, nos casos mais intensos, certa limitação do movimento.
- Dor ao movimento que utiliza o tendão inflamado
- Rigidez matinal ou após períodos de repouso
- Edema leve na região
Bursite: inflamação da bursa
No caso da bursite, a dor não necessariamente está ligada ao movimento muscular, mas sim à compressão local e, muitas vezes, à movimentação de toda a articulação. Há, frequentemente, edema mais visível e sensação de inchaço.
A bursite provoca dor intensa quando a região inflamada é pressionada ou quando há movimento articular amplo.
- Edema (inchaço) mais pronunciado
- Calor local e vermelhidão em casos agudos
- Dor que pode perdurar até em repouso
Sintomas mais comuns: quando desconfiar?
Os sintomas variam conforme a estrutura afetada e a intensidade da inflamação, mas há alguns sinais clássicos que surgem em boa parte dos casos. Em minha prática, eu sempre oriento que a atenção deve ser redobrada se:
- A dor piora ao realizar movimentos repetitivos ou levantar peso
- Houver “estalos” ou sensação de atrito na articulação
- O local apresentar calor, vermelhidão ou inchaço visível
- A fraqueza aparecer subitamente na região dolorosa
Todo sintoma persistente, especialmente se há limitação para as tarefas diárias, merece avaliação detalhada.
“Dor que não melhora com o repouso merece ser investigada.”
Principais causas de tendinite e bursite
Frequentemente sou questionado sobre o que provoca essas inflamações. A resposta costuma ser multifatorial, mas há padrões bem conhecidos. Exemplos práticos ajudam a entender como os hábitos, a idade e até o ambiente de trabalho influenciam.
Movimentos repetitivos e sobrecarga
Atividades que exigem movimentos iguais por tempo prolongado – por exemplo, digitar, jogar tênis, pintar, trabalhar em linhas de produção – levam tanto ao estresse dos tendões quanto das bursas.
Repetição é uma das principais responsáveis pela irritação de tendões e bursas.
Trauma direto ou indireto
Uma batida forte na região, uma queda ou torção podem desencadear inflamação imediata. Vi muitos casos em que, após o impacto, o paciente apresenta dor localizada e, depois de alguns dias, surgem sinais de tendinite ou bursite associada.
Envelhecimento e desgaste natural
Com o avanço da idade, os tendões se tornam menos elásticos e perdem capacidade de regeneração. As bursas, por sua vez, podem sofrer microtraumas ao longo da vida, facilitando inflamações. Não é raro encontrar pessoas acima dos 50 anos com algum grau de comprometimento sem histórico específico de trauma.
Doenças sistêmicas
Algumas patologias, como diabetes, artrite reumatoide e doenças autoimunes, aumentam as chances de inflamação nas estruturas periarticulares.
- Alterações metabólicas dificultam a cicatrização
- Inflamações crônicas aumentam a vulnerabilidade de tendões e bursas
Diagnóstico na ortopedia: como diferenciar tendinite de bursite?
Sou bastante criterioso ao conversar com quem chega ao consultório se queixando de dor articular. Nem sempre identificar se o problema está no tendão ou na bursa é uma tarefa simples, já que os sintomas podem ser parecidos. Por isso, o diagnóstico adequado depende de um bom exame clínico, seguido, se necessário, de exames complementares.
Entrevista clínica detalhada
Tudo começa na compreensão dos sintomas, tempo de evolução, movimentos que pioram a dor e fatores associados. Perguntas fundamentais que faço:
- Quando começou a dor?
- Há relação com esforço físico?
- O incômodo piora de manhã ou à noite?
- Há algum histórico de trauma?
- Sente inchaço, calor ou perdeu força no local?
Exame físico direcionado
Durante a consulta, avalio a sensibilidade em pontos específicos, peço movimentos dirigidos e observo a amplitude articular. Na tendinite, a dor costuma ser reproduzida com o uso ativo do músculo afetado. Já na bursite, pressionar diretamente a bursa ou realizar certos movimentos articulares gera dor.
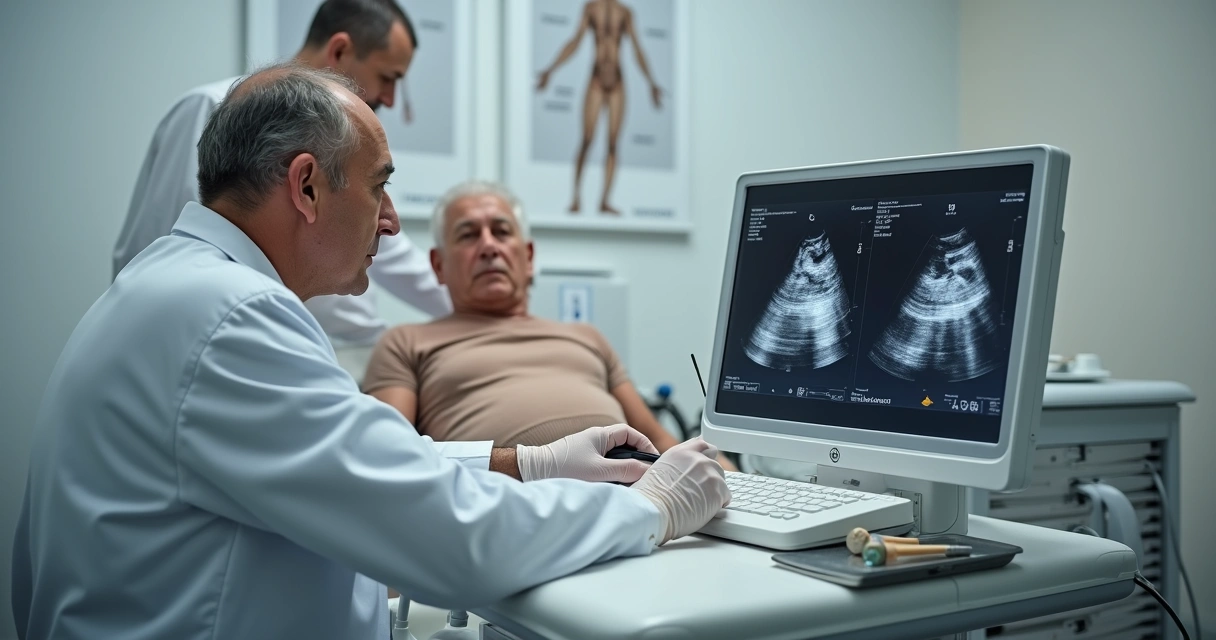
Exames de imagem como aliados
Quando necessário, lanço mão de exames complementares – principalmente ultrassom e ressonância magnética. O ultrassom tem papel interessante por mostrar, em tempo real, inflamações, rupturas ou líquido nas bursas.
O ultrassom pode diferenciar claramente entre tendinites com microlesões e bursites com acúmulo de líquido.
- Radiografia: útil quando quero descartar calcificações ou lesões ósseas
- Ressonância magnética: fornece detalhamento preciso de tecidos moles
- Ultrassom: avaliação rápida, dinâmica e sem radiação
“Diagnóstico preciso é chave para definir o melhor tratamento.”
Tratamentos conservadores: a base da abordagem ortopédica
A primeira etapa do tratamento de tendinite e bursite quase sempre é conservadora, isto é, sem cirurgia. O objetivo central é controlar a dor, promover a reparação das estruturas e permitir o retorno seguro às atividades normais.
Repouso e estratégias para alívio imediato
Indico, inicialmente, afastamento ou redução temporária da atividade que desencadeou o quadro. Isso não significa imobilização total, pois o desuso completo pode atrapalhar a recuperação.
- Evitar esforços repetitivos
- Intercalar atividades, dando intervalos para descanso do segmento afetado
Para o alívio rápido dos sintomas, costumo recomendar:
- Aplicação de gelo local (15-20 minutos, 2 a 3 vezes ao dia) nas primeiras semanas
- Medicação anti-inflamatória tópica ou oral (conforme orientação médica)
- Elevação do membro, quando há edema
Fisioterapia: papel fundamental
A reabilitação por fisioterapia é, sem dúvida, um dos pontos de maior importância no tratamento dessas condições. Nos relatos que coleto dos meus pacientes, o início da fisioterapia marca muitas vezes a virada que leva à melhora consistente da dor.
A fisioterapia promove redução da inflamação, reequilíbrio muscular e melhora da mobilidade das articulações.
- Exercícios de fortalecimento progressivo
- Técnicas de alongamento muscular suave
- Recursos analgésicos, como ultrassom terapêutico e laser
- Orientação postural e correção de movimentos
“Personalizar a reabilitação encurta o caminho para a recuperação.”
Medicamentos e recursos complementares
Pode ser indicado o uso de analgésicos, anti-inflamatórios não hormonais e, em situações específicas, relaxantes musculares. Procuro sempre ajustar a medicação ao perfil e outras condições clínicas do paciente, evitando excessos e reforçando a abordagem global do problema.
Imobilizações específicas
O uso de órteses, tipoias ou faixas pode auxiliar, especialmente nas primeiras semanas, quando há dor intensa. Porém, explico sempre que a intenção do uso desses dispositivos é passageira, até que a dor se torne mais tolerável.
Tratamentos invasivos: quando considerar infiltrações e cirurgia?
Nem todo quadro responde de modo satisfatório ao tratamento conservador. Quando percebo que, após algumas semanas, a dor persiste e limitações funcionais continuam presentes, considero outras estratégias.
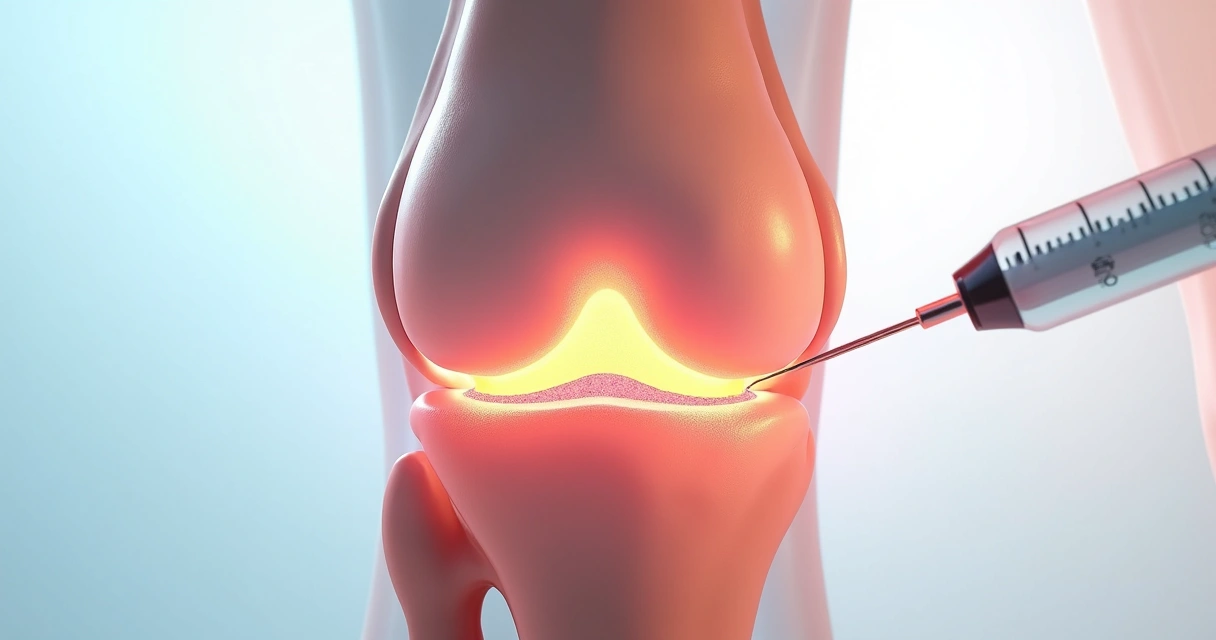
Infiltrações guiadas por ultrassom
A infiltração, que consiste em aplicar medicação diretamente no foco da inflamação, pode ser feita usando corticoides ou anestésicos. O ultrassom é frequentemente empregado para guiar a agulha até o local exato, aumentando a segurança e a eficácia.
Infiltrações são indicadas quando há dor intensa, com pouca resposta aos métodos tradicionais.
- Alívio rápido da dor
- Controle do processo inflamatório
- Possível redução do tempo de reabilitação
Eu costumo recomendar que a infiltração não seja feita repetidamente, pois há riscos a longo prazo – como enfraquecimento do tendão ou atrofia da bursa.
Cirurgias: quando a indicação é necessária?
A cirurgia para tratar tendinite ou bursite costuma ser restrita aos casos em que:
- Existe ruptura completa de tendão
- Há presença de corpos estranhos ou calcificações importantes
- A bursite se torna crônica e muito volumosa (com presença de pus ou material infeccioso)
- Os métodos menos invasivos falharam
A indicação é criteriosa e, sempre que possível, busco soluções menos agressivas.
Prevenção: como evitar tendinite e bursite?
Muito do meu trabalho é voltado para a prevenção dessas lesões. Além de tratar, orientar para evitar recorrências é fundamental. Costumo explicar que alguns ajustes diários já são suficientes para reduzir consideravelmente o risco de inflamações em músculos e tendões.
Ajustes ergonômicos
Ambientes de trabalho bem adaptados têm grande impacto. Recomendo:
- Regular altura de cadeiras e mesas;
- Dar pausas regulares a cada 50 minutos de trabalho contínuo;
- Corrigir a postura ao sentar e levantar pesos;
- Usar ferramentas adequadas ao tamanho da mão e à força aplicada.
Cuidados com atividade física
Para quem gosta de esportes, a orientação é investir em aquecimento e alongamento antes e após os treinos. Movimento correto, calçados apropriados e fortalecimento muscular são aliados que, na prática clínica, percebo fazerem toda diferença no longo prazo.
Controle de fatores de risco
Outros cuidados preventivos:
- Manter peso corporal adequado
- Tratar doenças metabólicas, como diabetes
- Evitar automedicação e buscar atendimento ao menor sinal de dor persistente
“O melhor tratamento ainda é a prevenção, com orientação adequada.”
O valor do atendimento ortopédico humanizado
Minha experiência na ortopedia reforça a importância de um atendimento atencioso e individualizado. Cada paciente sente, entende e manifesta sua dor de modo único. Por isso, é fundamental escutar, examinar com cuidado e propor condutas seguras, esclarecendo cada passo do tratamento.
Eu costumava dizer em consultório que “a pressa é inimiga da recuperação”. O tempo investido em ouvir o paciente, orientá-lo sobre ergonomia, exercícios e opções de reabilitação faz diferença não só na melhora física, mas também no engajamento do paciente com o próprio processo de cura.
Diagnosticar corretamente e tratar com respeito e empatia são caminhos seguros para superar as dores de tendões e bursas e retomar a qualidade de vida.
Conclusão
A diferença entre tendinite e bursite está nas estruturas afetadas e na maneira como a inflamação se manifesta. O tratamento, que começa com medidas conservadoras (repouso, gelo, fisioterapia) e pode incluir infiltrações ou cirurgia em casos selecionados, depende sempre de diagnóstico preciso e cuidado individualizado. Em minha experiência, um olhar atento às necessidades do paciente, uma abordagem humanizada e a reabilitação personalizada são o segredo para vencer a dor e voltar plenamente às atividades.
Perguntas frequentes sobre tendinite e bursite
O que causa tendinite e bursite?
Existem diversas causas possíveis para tendinite e bursite. Entre as mais comuns estão movimentos repetitivos, sobrecarga, traumas diretos, envelhecimento dos tecidos e doenças que aumentam a inflamação no corpo, como artrite. Fatores como postura inadequada, trabalho físico intenso e até mesmo alguns esportes também podem favorecer o surgimento dessas inflamações.
Qual a diferença entre tendinite e bursite?
A tendinite é a inflamação do tendão, enquanto a bursite é a inflamação da bursa, que é uma bolsa cheia de líquido que reduz o atrito nas articulações. Tendinites geralmente doem ao ativar o músculo, já na bursite, a dor está mais relacionada à mobilização da articulação ou à pressão local. Cada uma tem suas manifestações e formas de tratamento específicas.
Como é feito o diagnóstico dessas doenças?
O diagnóstico começa com uma avaliação clínica detalhada: análise dos sintomas, exame físico focado na amplitude do movimento e pontos de dor. Quando necessário, são pedidos exames de imagem como ultrassom e ressonância magnética para confirmar a estrutura inflamada e descartar outros problemas.
Quais os tratamentos mais usados na ortopedia?
Na ortopedia, o tratamento dessas condições é inicialmente conservador, com repouso relativo, aplicação de gelo, medicações anti-inflamatórias, fisioterapia e, em alguns casos, uso de órteses. Para situações mais graves ou persistentes, podem ser indicadas infiltrações guiadas por ultrassom ou, raramente, procedimentos cirúrgicos.
A fisioterapia ajuda em casos de bursite?
Sim, a fisioterapia auxilia muito na bursite, ajudando a controlar a inflamação, melhorar o movimento e evitar novas crises. O tratamento inclui exercícios de fortalecimento, alongamentos e recursos físicos como ultrassom terapêutico e laser, sempre ajustados ao quadro específico do paciente.