Epicondilite lateral, conhecida popularmente como cotovelo de tenista, é uma das causas mais frequentes de dor no cotovelo adulto. Apesar do nome associado ao esporte, na verdade, muitos pacientes que atendo nunca nem tocaram em uma raquete. Essa condição desafia não só os praticantes de esportes, mas trabalhadores dos mais variados tipos, donas de casa e muitos outros.
Neste artigo, compartilho minha experiência e conhecimento sobre o tema, explicando desde as causas, passando por sintomas e opções de tratamento, até os motivos pelos quais, na maioria das vezes, o repouso isolado não leva à cura completa. Também abordo medidas preventivas e adaptação do dia a dia – tudo para que você entenda de forma simples e prática, usando exemplos reais e respondendo dúvidas comuns.
O que é a epicondilite lateral?
A chamada epicondilite lateral, ou cotovelo de tenista, é caracterizada por dor ao redor do lado externo do cotovelo, geralmente piorando com movimentos do punho e dos dedos, especialmente quando há força envolvida. Nos meus atendimentos, costumo ver pessoas relatando dificuldade até para atividades simples, como segurar uma caneca ou girar uma maçaneta.
Essa condição resulta de lesão por sobrecarga dos tendões que se originam na parte lateral do cotovelo, especialmente o chamado extensor radial curto do carpo. O quadro é, na maior parte das vezes, causado por movimentos repetitivos ou posturas sustentadas que exigem força do punho e dos dedos.
Cotovelo de tenista não afeta só atletas:
- Jardineiros
- Trabalhadores da construção
- Pessoas que digitam muito
- Quem carrega sacolas frequentemente
- Cozinheiros e confeiteiros
Nesses casos, a dor altera a qualidade de vida, limitando atividades tanto profissionais quanto de lazer.
Por que o repouso isolado não resolve?
Uma das dúvidas que mais escuto é se o simples fato de parar de usar o braço já resolve o problema. No início, pode até aliviar, mas nem sempre elimina a causa raiz nem garante que a dor não voltará ao retomar as atividades normais.
O repouso reduz a irritação momentânea, mas não repara as lesões microscópicas que se formam nos tendões. Com o tempo, se nenhum tratamento além do repouso for adotado, há risco da dor se cronificar, e então o processo de cura se torna mais longo e delicado.
No consultório, já acompanhei pacientes que passaram meses evitando usar o braço. Ao voltarem à rotina, a dor logo reapareceu, por isso gosto de explicar que cura definitiva depende de um plano ativo de reabilitação, e não somente de repouso.
Como as micro-rupturas e degenerações afetam os tendões?
Quando o cotovelo é submetido a movimentos repetitivos ou força excessiva, pequenos traumas vão se somando a cada dia. Esses traumas microscópicos, chamados de micro-rupturas, geram inflamação e pequenas áreas de degeneração ao redor dos tendões extensores do punho.
No início, o corpo até tenta reparar esses danos, mas se o ciclo de lesão e tentativa de cura se repete sem tempo suficiente para recuperação, o que surge é uma cicatriz interna de baixa qualidade. Isso dificulta a regeneração completa dos tecidos.
Com o passar do tempo, o tendão perde força, flexibilidade e capacidade de suportar carga. Por esse motivo, somente descansar não desfaz as alterações já presentes na estrutura do tendão. É preciso estimular gradualmente o tecido para que recupere sua função.
O tendão precisa ser re-educado, não apenas poupado.
Em meus anos de prática, percebi que pacientes que recebem orientação adequada e seguem um programa de reabilitação progressiva apresentam melhora mais consistente e duradoura – mesmo os que já tentaram outras formas simples antes.
Sintomas típicos e fatores de risco
O quadro clássico da epicondilite lateral inclui:
- Dor e sensibilidade na parte externa do cotovelo
- Irradiação da dor para o antebraço
- Piora com movimentos de extensão do punho e dedos
- Dificuldade para apertar ou levantar objetos
- Redução da força de preensão
- Inchaço discreto, em alguns casos
- Rigidez matinal
A severidade dos sintomas varia de acordo com o grau da lesão e tempo de evolução. Muitos pacientes relatam dor “insistente”, que não desaparece completamente com repouso, retornando sempre que há nova tentativa de esforço.
Os principais fatores de risco incluem:
- Idade entre 35 e 55 anos
- Atividades manuais intensas ou repetitivas
- Maus hábitos posturais
- Falta de pausas regulares no trabalho
- Força muscular insuficiente no antebraço
Em alguns casos, existem outras condições associadas, como problemas de rigidez muscular ou alterações biomecânicas, que potencializam as lesões.
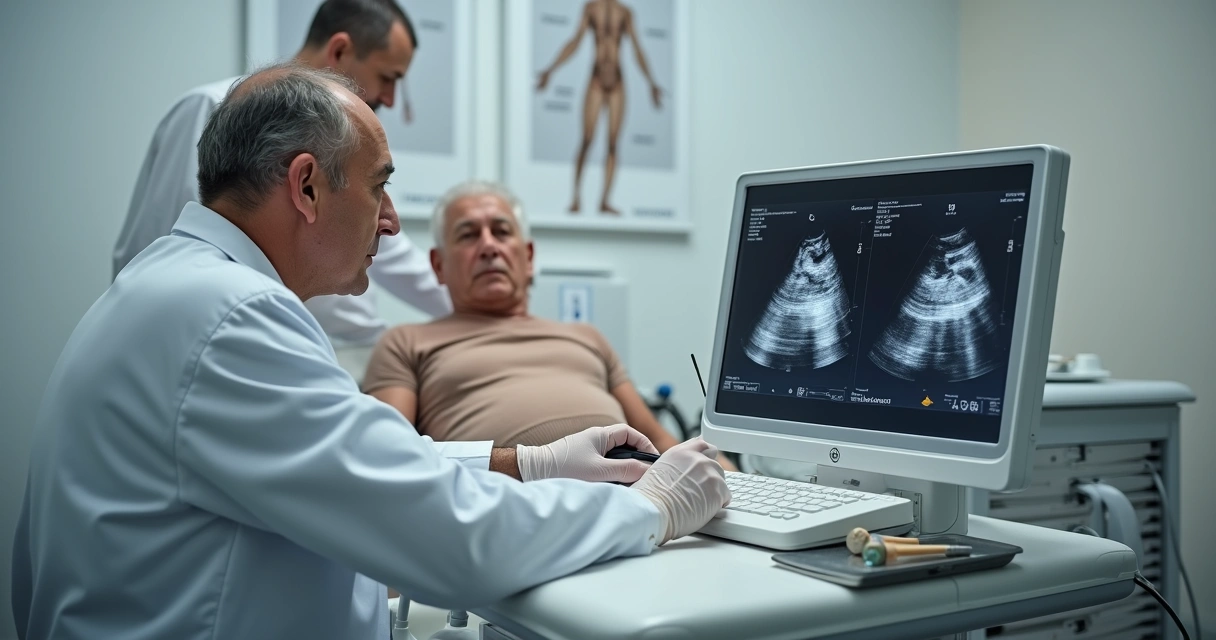
Diagnóstico: como é feito?
A avaliação clínica é fundamental. Costumo realizar manobras específicas, como pedir para o paciente esticar o punho contra minha resistência. Se há dor localizada sobre o epicôndilo lateral, é um forte indício do quadro.
Exames de imagem, como ultrassom ou ressonância magnética, auxiliam na confirmação e verificam possíveis complicações. Entretanto, na maioria das vezes, o diagnóstico é clínico e dispensa exames sofisticados no início.
É importante excluir outras causas de dor no cotovelo, como artroses, compressão de nervos ou lesões ligamentares. Por isso, uma boa anamnese (conversa) e exame físico são insubstituíveis.
Tratamentos conservadores: quando indicados?
Em minha experiência, a grande maioria dos casos apresenta melhora significativa com tratamentos conservadores, sem necessidade de cirurgia. Ao longo dos anos, vi que a personalização da abordagem faz toda a diferença.
Fisioterapia: a base da recuperação
O acompanhamento fisioterapêutico guiado é muitas vezes o componente mais importante. O objetivo é reeducar o tendão, restaurar a força e flexibilidade do antebraço, e corrigir padrões de movimento prejudiciais.
Dentre as técnicas mais utilizadas estão:
- Alongamento progressivo dos músculos do antebraço
- Exercícios excêntricos, para estimular regeneração do tendão
- Fortalecimento gradual dos músculos extensores e flexores
- Técnicas manuais para liberação de aderências
- Aplicação de calor e ultrassom terapêutico (em fases iniciais)
- Treinamento de propriocepção
Costumo recomendar que a fisioterapia seja iniciada assim que possível, pois interrompe o ciclo de dor e fragilidade. A resposta geralmente ocorre em 4 a 8 semanas, mas pode variar.
Órteses e suportes de antebraço
O uso de suportes especiais (brace ou órtese) na região do antebraço, indicados por profissional capacitado, proporciona alívio de sintomas, especialmente em atividades que não podem ser evitadas durante o tratamento. Diferente de imobilizações rígidas, o brace é usado apenas nas fases sintomáticas e não deve substituir exercícios ativos.
Eu costumo orientar o uso por algumas horas durante o trabalho ou momentos de maior exigência. O conforto melhora e a recuperação pode ser acelerada, desde que associado ao plano de reabilitação.
Medicação: quando prescrever?
Medicamentos anti-inflamatórios e analgésicos podem ser úteis para controle da dor nas fases iniciais, sempre sob orientação médica. Em alguns casos, uso pomadas tópicas de ação local.
Medicação trata o desconforto e não a causa da lesão, sendo complemento temporário do processo de reabilitação. Usuários crônicos de remédios acabam postergando tratamentos mais eficazes, por isso, recomendo atenção para não mascarar sintomas que precisam de abordagem ativa.
Crioterapia (gelo) no dia a dia
A aplicação de gelo durante 10 a 15 minutos, especialmente após atividades que provocam dor, reduz inflamação local e proporciona alívio imediato. Eu costumo sugerir que seja feita entre duas e três vezes ao dia, sempre protegendo a pele para evitar queimaduras.
O uso do frio não substitui exercícios nem outras etapas do tratamento, servindo mais como ferramenta de conforto para momentos de crise.
Terapia por ondas de choque
Nos últimos anos, esse método tem se mostrado eficiente em casos que demoram a responder aos tratamentos convencionais. Trata-se de um equipamento que emite ondas de energia mecânica, promovendo estímulo ao processo natural de reparação do tendão.
Indico esse tratamento para pacientes que, após semanas de fisioterapia e adaptação de hábitos, ainda manifestam dor persistente. Normalmente, de três a cinco sessões são suficientes para provocar resposta positiva.
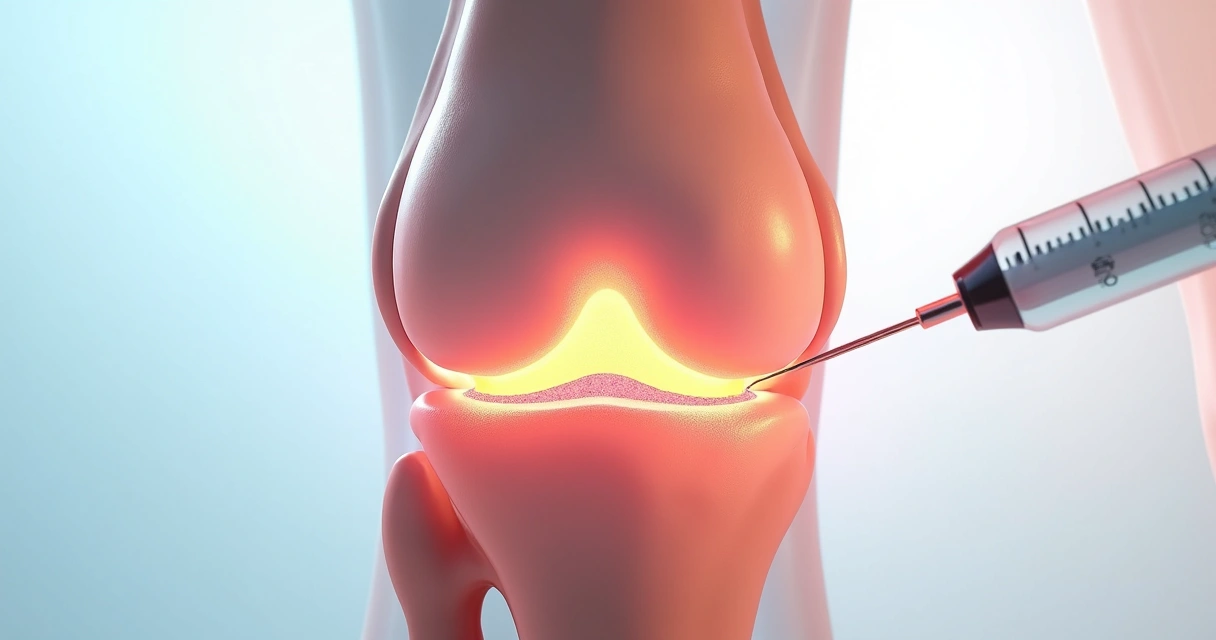
Infiltrações: quando são consideradas?
Em situações específicas, as infiltrações locais com corticoides ou outros medicamentos podem ter indicação. O alívio é muito rápido, mas, na minha opinião, deve ser reservado para casos em que a dor limita atividades insuportavelmente e outros métodos já foram tentados, isso porque a infiltração sozinha não cura o tendão, e pode até fragilizá-lo se repetida sem critério.
Nos últimos anos, infiltrações com substâncias que estimulam a regeneração do tendão, como plasma rico em plaquetas (PRP), começaram a ganhar espaço. Ainda assim, sempre enfatizo que a reabilitação ativa continua essencial, mesmo após infiltrações, para restabelecer a função completa do cotovelo.
O papel do plano de reabilitação progressiva
Quando falo em recuperação “ativa”, me refiro ao conceito de reabilitação progressiva, em que o paciente gradativamente volta a movimentar o braço, sempre dentro dos seus próprios limites de dor.
O tecido do tendão responde a estímulos controlados, que provocam micro-ações de reparo e reforço. Por isso, alternar momentos de descanso com períodos de exercícios leves e progressivos é o que realmente promove o retorno à normalidade.
- Na fase inicial, dou ênfase ao alívio da dor e redução da inflamação
- Com a diminuição da dor, começo exercícios de alongamento suave
- Depois, avanço para fortalecimento com carga leve
- Por último, simulo no consultório as tarefas reais do paciente (esporte, trabalho, lazer)
Esse cuidado evita recaídas e prepara o tendão para a vida real, que nem sempre permite pausa total ou mudanças radicais de rotina.
Reabilitação não é corrida de velocidade, mas de resistência.
Vi atletas amadores e profissionais voltarem ao esporte, e adultos em atividades comuns retomarem qualidade de vida – quando seguem um plano de reabilitação bem conduzido e adaptado às suas necessidades.
Quando a cirurgia é indicada?
Aproximadamente 5% dos casos não apresentam melhora com todos os recursos conservadores disponíveis. Em situações assim, considero discutir a indicação de cirurgia, principalmente se a dor impede o paciente de viver normalmente ou trabalhar.
O procedimento consiste em remover partes degeneradas do tendão e estimular novo processo de cicatrização. Existem diferentes técnicas, abertas, mini-invasivas ou por artroscopia, a depender de cada quadro. Meu papel, sempre, é orientar riscos e expectativas de resultado baseados na experiência já observada.
- Indico cirurgia em casos acima de 6 a 12 meses sem resposta aos tratamentos convencionais
- Dor intensa, incapacitante e persistente, mesmo com repouso e fisioterapia adequada
- Lesões associadas diagnosticadas em exames (ruptura completa, calcificações importantes, etc.)
O que esperar da recuperação cirúrgica?
O pós-operatório exige disciplina. Inicialmente, indico repouso relativo e proteção local. Após alguns dias, iniciamos fisioterapia suave, priorizando movimento sem carga. A reabilitação completa pode levar de três a seis meses, geralmente, o paciente retorna à maioria das atividades leves em poucas semanas, e ao esporte entre 4 a 6 meses.
Durante esse período, monitoro sinais de complicação (infecção, rigidez, aderências) e ajusto o plano terapêutico conforme necessário, garantindo segurança e bons resultados a longo prazo.
Prevenção e cuidados ergonômicos no dia a dia
Como costumo dizer, prevenir uma nova crise é tão relevante quanto tratar. Grande parte da recorrência de dor está ligada à repetição dos mesmos hábitos que levaram ao quadro inicial.
Algumas recomendações práticas que faço aos meus pacientes incluem:
- Evitar movimentos repetitivos e prolongados com o punho e o cotovelo
- Realizar pausas regulares em atividades manuais intensas (a cada 50 minutos, por exemplo, faça 5 minutos de descanso e alongamento do antebraço)
- Ajustar a estação de trabalho para reduzir esforço ao digitar ou usar o mouse
- Usar ferramentas leves e ergonômicas sempre que possível
- Fortalecer os músculos do antebraço e estabilizadores do ombro com exercícios preventivos
- Evitar pegar objetos pesados com o braço estendido e a palma virada para baixo
- Procurar orientação física em caso de retorno ao esporte, para corrigir técnicas inadequadas
Pequenas adaptações no ambiente de trabalho previnem grandes incômodos no futuro.
Vejo muito benefício em treinar não só quem apresenta sintomas, mas também quem está exposto ao risco pela natureza do trabalho ou esporte que pratica. Isso porque uma vez entendido o mecanismo de sobrecarga, fica mais fácil detectar sinais precoces e agir rapidamente.
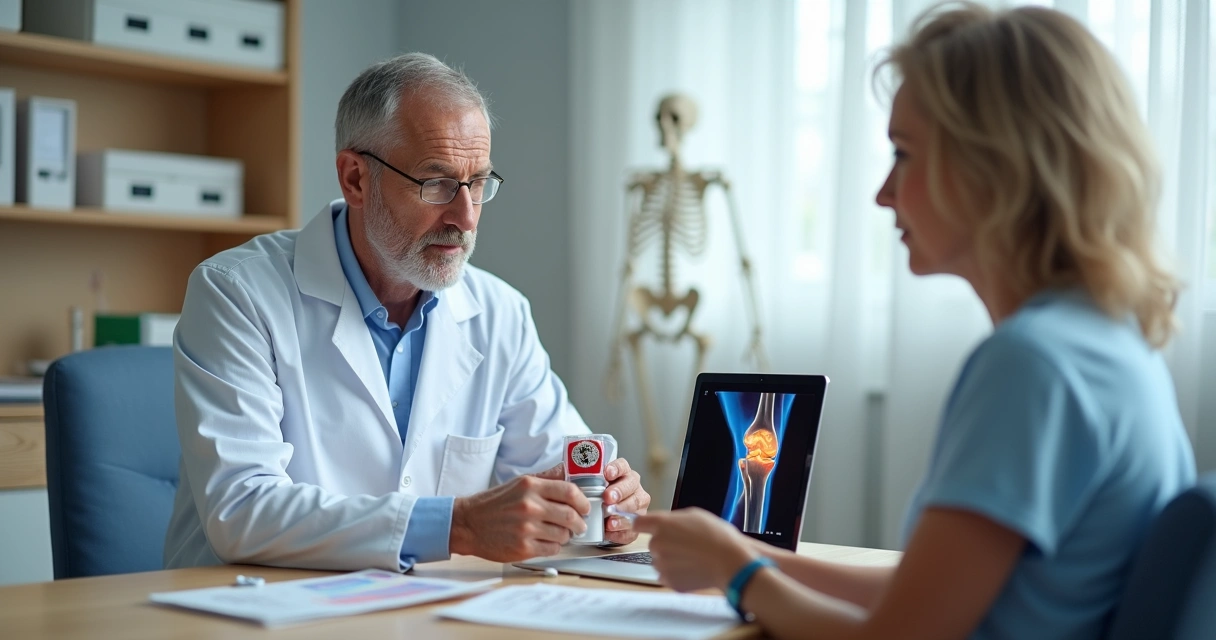
A importância do acompanhamento com ortopedista
Muita gente acredita que só deve procurar ajuda se a dor for insuportável ou após meses de sofrimento. Porém, na minha visão, quanto mais cedo o quadro for avaliado, mais chances de evitar agravamento e acelerar a volta à rotina.
O acompanhamento médico especializado permite:
- Confirmar o diagnóstico correto e excluir outras causas
- Definir o tratamento mais indicado para o perfil de cada paciente
- Ajustar o plano de reabilitação conforme resposta e necessidades
- Pensar em alternativas em casos refratários
- Monitorar possíveis efeitos colaterais de medicações ou intervenções
- Orientar retorno seguro às atividades esportivas ou profissionais
Na prática, o ortopedista atua como parceiro na busca pelo alívio da dor e retorno à vida ativa, evitando soluções milagrosas que só adiam a resolução real do problema. O atendimento individualizado faz diferença especialmente em casos onde múltiplos fatores convivem (idade, rotina, comorbidades, expectativas).
Respondendo dúvidas frequentes dos pacientes
1. Epicondilite lateral sempre precisa de cirurgia?
Não, a imensa maioria dos pacientes apresenta boa resposta aos tratamentos conservadores bem conduzidos. A cirurgia fica restrita aos casos mais resistentes ou com lesões graves identificadas nos exames.
2. Qual o tempo médio de recuperação?
Com abordagem multidisciplinar (fisioterapia, adaptação do trabalho, eventual medicação, gelo e, quando indicado, ondas de choque), cerca de 70% dos pacientes melhoram significativamente em até 3 meses. Casos mais leves podem responder em poucas semanas, enquanto quadros crônicos podem levar de 4 a 6 meses para recuperação total.
3. Exercícios físicos ajudam ou pioram o quadro?
Exercícios orientados e progressivos são fundamentais para estimular a regeneração do tendão. Por outro lado, atividades intensas e repetitivas sem supervisão podem agravar as lesões. Por isso, é necessária avaliação individual para ajustar a intensidade e o tipo de exercício recomendado em cada fase do tratamento.
4. Qual a diferença entre cotovelo de tenista e cotovelo de golfista?
Enquanto a epicondilite lateral afeta o lado externo do cotovelo (tendões extensores), o cotovelo de golfista (epicondilite medial) corresponde à inflamação dos tendões flexores, localizados na parte interna. Os mecanismos de sobrecarga são semelhantes, mas os sintomas diferem tanto em localização quanto em atividades desencadeantes.
5. Posso usar brace (órtese) em tempo integral?
O brace deve ser usado apenas em momentos de maior solicitacão ou dor. O uso contínuo pode limitar o fortalecimento dos músculos. Sempre oriento alternar o uso com exercícios ativos para evitar dependência e enfraquecimento muscular.
Novidades na abordagem e pesquisas atuais
O conhecimento sobre epicondilite lateral evoluiu muito nos últimos anos. Hoje, estudos mostram que os processos de degeneração tendínea envolvem fatores metabólicos, resposta inflamatória alterada e até predisposição genética. Novas terapias, como uso do PRP e microtenotomias percutâneas, têm sido avaliadas para acelerar o processo de cicatrização.
Outro ponto importante é a individualização do tratamento, ajustando intensidade dos exercícios, escolha de órteses e técnicas de fisioterapia de acordo com a rotina e perfil de cada paciente. O sucesso depende do engajamento mútuo: do paciente em se comprometer com o plano, e do profissional em ajustar estratégias conforme a evolução.
Resumo prático: como agir diante da dor no lado externo do cotovelo?
- Identifique se a dor é desencadeada por movimentos de força, torção do braço ou uso repetitivo do punho
- Procure orientação médica para diagnóstico e início do tratamento
- Evite automedicação indiscriminada ou uso prolongado de tênseres
- Adote medidas práticas no dia a dia: pausas, ajustes ergonômicos, gelo, brace em situações específicas
- Inicie fisioterapia supervisionada assim que possível
- Tenha paciência: a progressão é gradual, mas muito eficiente quando bem conduzida
- Mantenha acompanhamento regular para checar evolução e retorno seguro às atividades
Em muitos casos, a dor é apenas a ponta do iceberg. O que está por trás é uma sobrecarga silenciosa de semanas, meses (ou até anos) causada por pequenos hábitos e posturas que, isoladamente, parecem inofensivos. Por isso, costumo repetir no consultório:
Para curar de verdade, trate o hábito, não só o sintoma.
Conclusão
Ao longo dos anos, aprendi que a epicondilite lateral não é só uma “inflamação passageira”, mas um desafio para o corpo e para a rotina. O repouso, por si só, raramente elimina a causa e as modificações estruturais no tendão.
O caminho para a cura passa por orientação especializada, reabilitação ativa, mudanças nos hábitos e, quando necessário, uso de recursos modernos como terapia por ondas de choque ou procedimentos minimamente invasivos.
Prevenir é possível com ajustes simples, e buscar ajuda ao primeiro sinal faz toda a diferença no prognóstico. Seja você praticante de esportes, profissional de escritório, cozinheiro, confeiteiro ou alguém que simplesmente busca qualidade de vida, lembre-se: o cotovelo merece atenção e cuidado, porque movimenta, literalmente, sua vida.