Nas minhas conversas no consultório, a queixa de dores nas articulações aparece com frequência, dos mais jovens aos idosos. A diversidade desses incômodos, tanto nas causas quanto nos sintomas, evidencia que nenhum caso se resume a um modelo único. Cada paciente traz sua própria história, seu corpo e suas dúvidas. Por isso, decidi abordar aqui o tema das dores articulares, procurando esclarecer o que está por trás delas, os sinais que merecem atenção, caminhos diagnósticos, além das opções eficazes de tratamento baseadas na experiência clínica, sempre com um olhar humano, que considero indispensável em medicina.
O que são dores articulares e por que ocorrem?
Ao avaliar um paciente com dor nas articulações, sempre procuro diferenciar dois grandes grupos de causas: inflamatórias e mecânicas. Entender esse detalhe muda completamente o rumo do atendimento e das escolhas terapêuticas.
Quando falo em causas inflamatórias, penso em doenças autoimunes, infecciosas ou metabólicas, nas quais o próprio organismo passa a atacar as articulações, como ocorre na artrite reumatoide, lúpus ou gota. Já as causas mecânicas estão relacionadas a danos estruturais, degeneração por uso repetitivo, lesões esportivas, ou ao próprio envelhecimento, como vemos na artrose, nas tendinites e bursites.
Nem toda dor articular é igual.
Segundo o Ministério da Saúde, 12 milhões de brasileiros vivem com doenças reumáticas, mostrando como diferentes quadros podem comprometer ossos, músculos, articulações e outros órgãos. Não à toa, grande parte das consultas em ortopedia e fisioterapia envolve essas queixas, que também podem esconder problemas sistêmicos mais graves se não forem bem investigadas e tratadas.
Principais doenças que causam dores articulares
Listo aqui os quadros mais recorrentes na prática clínica, que representam a maioria dos casos de dor articular em consultórios como o meu:
- Artrite reumatoide
- Gota
- Artrose (osteoartrite)
- Tendinites
- Bursites
- Lúpus eritematoso sistêmico
Faço questão de detalhar as particularidades de cada um, pois sintomas, riscos e necessidades de tratamento variam bastante.
Artrite reumatoide
Quem acompanha meus conteúdos em ortopedia já sabe que a artrite reumatoide é uma condição inflamatória crônica que pode comprometer múltiplas articulações de forma simétrica, principalmente mãos, punhos e pés. O paciente costuma descrever rigidez matinal com duração superior a 1 hora, inchaço local e dor persistente. Ela pode se desenvolver gradualmente e afetar principalmente mulheres, de fato, estudos mostram incidência até 3 vezes maior nelas do que nos homens.
Gota
Essa doença já me surpreendeu diversas vezes em consulta pela apresentação súbita e intensa. A gota é resultado do acúmulo de cristais de ácido úrico nas articulações, frequentemente acometendo o dedão do pé com dor, calor, vermelhidão e inchaço abruptos. Alimentos ricos em purina, bebida alcoólica e outros fatores são gatilhos comuns.
Artrose
Certamente a artrose é o quadro mais frequente em população de meia-idade e idosos, inclusive de acordo com estatísticas recentes do Hospital Ortopédico do Estado da Bahia, com mais da metade dos atendidos apresentando esse diagnóstico. Trata-se de um desgaste progressivo da cartilagem articular, levando a dor mecânica, que piora ao longo do dia, principalmente nas articulações que suportam peso, como joelhos, quadris e coluna, causando limitação progressiva dos movimentos.
Tendinites e bursites
No meu consultório, relatos de dor no ombro, cotovelo ou joelho muitas vezes estão relacionados a inflamações nos tendões e bursas. São doenças ligadas ao excesso de uso, movimentos repetitivos, traumas ou má postura, culminando em dor localizada, aumento de sensibilidade e, em alguns casos, incapacidade temporária para certas funções. Entender o mecanismo da lesão e possíveis sobrecargas é um passo chave para propor o melhor tratamento.
Lúpus eritematoso sistêmico
Uma causa menos comum, mas relevante, que sempre mantenho em mente nos diagnósticos diferenciais, é o lúpus. Trata-se de uma doença autoimune, sistêmica, que pode cursar com dor e inflamações articulares, febre, lesões cutâneas e fadiga. É mais incidente em mulheres jovens e pode evoluir de formas variadas, do leve ao grave.
Como diferenciar sintomas e fatores agravantes?
Apesar de todas essas patologias causarem sintomas articulares, nuances nos relatos são pistas valiosas para que eu, como ortopedista, direcione a investigação:
- Rigidez matinal prolongada (acima de 1 hora): sugere causas inflamatórias como artrite reumatoide ou lúpus.
- Dor que piora com o movimento e melhora ao repouso: indício de artrose.
- Dor intensa, súbita, associada a vermelhidão e calor: quadro típico da gota.
- Inchaço localizado, sensibilidade exacerbada, limitação funcional: mais ligado a tendinites ou bursites agudas.
- Presença de outros sintomas sistêmicos (febre, emagrecimento, manchas): alerta para acompanhamento especializado, podendo ser lúpus ou doenças infecciosas.
No meu dia a dia, fatores agravantes como obesidade, sedentarismo, posturas inadequadas, histórico familiar, uso excessivo de determinadas articulações, idade avançada e até mesmo questões climáticas têm peso considerável na evolução e intensidade dos sintomas. Em casos de doenças inflamatórias autoimunes, situações de estresse ou infecções podem servir de gatilho para piora do quadro.
A importância do diagnóstico preciso
Já perdi a conta de quantos pacientes chegaram ao consultório trazendo diagnósticos imprecisos, muitas vezes confundindo artrose com artrite, ou tratando uma dor inflamatória com analgésicos comuns, sem resultado. O passo mais relevante é sempre investigar com atenção redobrada detalhes dos sintomas, do histórico, hábitos e possíveis doenças associadas.
O exame clínico, com avaliação da amplitude de movimento, localização exata da dor, presença de edema, deformidades e sinais inflamatórios é o primeiro e indispensável recurso. Muitas vezes, recorro também à realização de exames de imagem, raio-X, ultrassonografia ou ressonância magnética, para avaliar a extensão dos danos em cartilagens, ossos, ligamentos e tendões. Exames laboratoriais, como hemograma, velocidade de hemossedimentação (VHS), fator reumatoide, ácido úrico, entre outros, são essenciais para fechar o diagnóstico etiológico em quadros inflamatórios ou sistêmicos.

Eu sempre digo que a confiança na investigação clínica, associada ao uso racional dos exames complementares, permite chegar ao diagnóstico correto e, assim, buscar o melhor caminho de tratamento. Em traumatologia e reumatologia, cada detalhe do exame faz diferença.
Tratamentos modernos e humanizados das dores nas articulações
Quando o paciente compreende as opções disponíveis e participa ativamente do processo, as chances de sucesso são muito maiores. Tenho visto essa diferença claramente na rotina do consultório, especialmente ao priorizar uma abordagem humanizada, escutando e explicando cada etapa do plano terapêutico. Os tratamentos devem ser individualizados e, sempre que possível, menos invasivos.
Fisioterapia ortopédica e reabilitação
Reforço que fisioterapia ortopédica tem papel central no alívio das dores crônicas, controle da inflamação e recuperação funcional. O fisioterapeuta, ao lado do ortopedista, propõe exercícios de fortalecimento, alongamento, reeducação postural, além de técnicas manuais e recursos terapêuticos (como ultrassom terapêutico ou tens) bastante eficazes.
- Recuperação da amplitude do movimento
- Redução da dor e do processo inflamatório
- Prevenção de recidivas e de novas lesões
- Autonomia ao paciente
Na fisioterapia ortopédica moderna, ofereço intervenções focadas e personalizadas, respeitando limitações e ritmos individuais. Em muitos casos, o alívio da dor e a retomada das atividades se dá já nas primeiras semanas de acompanhamento.

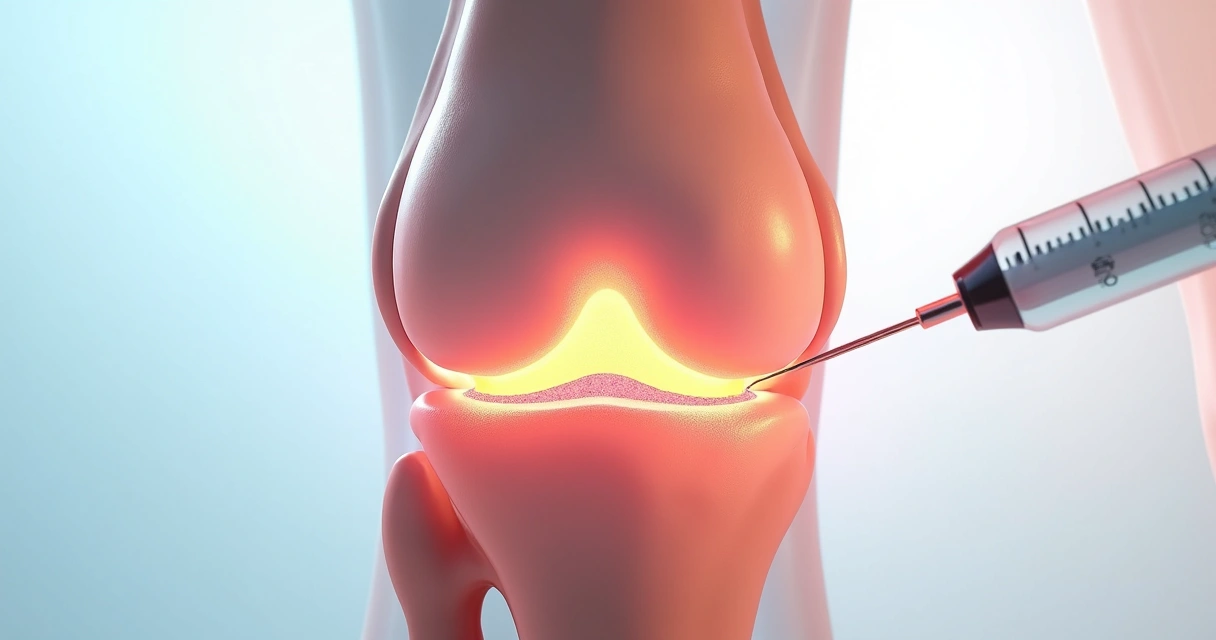
Intervenções minimamente invasivas
Para aqueles pacientes que não respondem aos recursos convencionais, lanço mão de intervenções guiadas por ultrassom, infiltrações de corticosteroides ou ácido hialurônico, bloqueios anestésicos e até terapias regenerativas com PRP (plasma rico em plaquetas). Estes procedimentos são realizados com máxima segurança e precisão, minimizando riscos e dor, e acelerando o processo de recuperação.
- Injeções intra-articulares sob orientação de imagem
- Bloqueios para alívio rápido da dor intensa
- Terapias regenerativas para lesões de cartilagem, tendões e ligamentos
- Evita-se, muitas vezes, a necessidade de cirurgias maiores
Gosto de explicar cada detalhe desses procedimentos aos pacientes, evitando dúvidas ou receios desnecessários. A humanização do atendimento está em cada gesto, inclusive no pós-procedimento, com acompanhamento próximo e contínuo.
Terapias medicamentosas
Nenhum protocolo é igual ao outro, mas basicamente utilizo:
- Anti-inflamatórios (com cautela, dependendo do perfil e doenças do paciente)
- Analgésicos
- Drogas modificadoras de doença em casos inflamatórios (artrite reumatoide, lúpus)
- Medicações para controle do ácido úrico (gota)
- Relaxantes musculares, se necessário
Explico detalhadamente os benefícios, possíveis efeitos colaterais e necessidade de ajustar doses sempre que há mudanças no quadro clínico. O paciente se sente mais seguro quando entende o tratamento, e seguir as terapias propostas passa a ser mais fácil.
Prevenção e hábitos saudáveis: meu conselho sincero
Eu, particularmente, acredito que boa parte dos quadros dolorosos pode ser impedida ou, ao menos, minimizada com hábitos diários de autocuidado. Incentivo fortemente:
- Prática regular de atividade física, respeitando limites e evitando excessos repetitivos
- Manter o peso corporal adequado
- Cuidar da postura no trabalho e no lazer
- Alimentação saudável, rica em frutas, vegetais e pouca gordura saturada
- Evitar o tabagismo e abuso de álcool
- Buscar orientações sobre ergonomia em casa e no serviço
- Dedicar um tempo ao autocuidado, incluindo relaxamento e lazer
Segundo dados do Ministério da Saúde, quase 37% dos brasileiros com mais de 50 anos relatam dores crônicas, sendo as articulações um dos principais pontos de queixa. Ter uma rotina ativa e cuidar do corpo pode ser o divisor entre desenvolver ou não limitações no futuro, além de impactar na qualidade de vida, autoestima e bem-estar.
No meu trabalho, como médico do projeto Dr. Carlos Guimarães, vejo diariamente que a prevenção é o primeiro passo do bom tratamento e para uma vida mais saudável.
O papel do ortopedista na reabilitação e qualidade de vida
Sentir dor pode levar ao isolamento social e até impactos emocionais. Por isso insisto: buscar acompanhamento especializado diante de desconforto nas articulações que persista ou limite suas atividades é um ato de cuidado consigo mesmo.
O ortopedista não apenas identifica a origem da dor, mas propõe, junto da equipe multidisciplinar, a reabilitação funcional completa, voltada para devolver autonomia ao paciente. Acompanhei, na prática, inúmeros relatos de pessoas que acreditavam não ser mais possível andar sem dor, mas retomaram o movimento ao adotar práticas corretas, buscar diagnóstico preciso e investir no tratamento personalizado. Muitas dessas experiências estão disponíveis na minha página sobre dores crônicas e reabilitação.
Não ignore dores persistentes, pois elas podem ser o sinal de um problema reversível.
No projeto Dr. Carlos Guimarães, levo sempre em conta a integralidade do indivíduo e a escuta atenta, para que cada caso seja abordado com empatia e respostas claras. Isso faz diferença no retorno à rotina e na retomada da qualidade de vida em todas as idades.
Conclusão
Falar sobre as dores articulares é também falar sobre vida, movimento e autonomia. Sejam de origem inflamatória ou mecânica, esses incômodos podem ser controlados e, em muitos casos, prevenidos, com diagnóstico cuidadoso e tratamento atento. Na minha rotina médica, vejo resultados positivos quando o caminho escolhido respeita os limites e necessidades de cada pessoa, exatamente o que prioridade ofereço como ortopedista em São Sebastião, integrando as melhores práticas em fisioterapia, intervenções minimamente invasivas e acompanhamento individualizado.
Em caso de sintomas persistentes, não hesite em buscar uma avaliação profissional. Entre em contato comigo pelo WhatsApp e agende seu atendimento: o primeiro passo para se movimentar com leveza e segurança, com o acolhimento que você merece.Perguntas frequentes sobre dores articulares diversas
O que são dores articulares diversas?
Dores articulares diversas se referem a desconfortos, rigidez ou dores localizadas nas articulações do corpo, podendo surgir por vários motivos diferentes, como inflamações, desgaste, lesões ou doenças autoimunes. Podem envolver apenas uma ou múltiplas articulações e apresentam sintomas que variam em intensidade e duração conforme a causa.
Quais os principais sintomas nas articulações?
Os principais sintomas incluem dor ao movimentar a articulação, rigidez (principalmente ao acordar), inchaço, calor, vermelhidão, dificuldade para realizar determinados movimentos e, às vezes, deformidades. O tipo de dor e a presença desses sinais ajudam o ortopedista a identificar a possível causa do problema.
Como tratar dores nas articulações?
O tratamento depende do diagnóstico, mas pode envolver fisioterapia, uso de medicamentos como anti-inflamatórios ou analgésicos, intervenções minimamente invasivas (como infiltrações) e mudanças nos hábitos de vida. Em casos mais complexos, o acompanhamento multidisciplinar é recomendado para recuperar a funcionalidade e bem-estar.
Quando procurar um médico para dor articular?
Se a dor persistir por mais de uma semana, se houver inchaço, limitações importantes de movimento, febre, perda de peso ou sintomas em outras partes do corpo, é indicado procurar avaliação médica especializada. O diagnóstico precoce previne sequelas e melhora as opções de tratamento.
Quais as causas mais comuns de dores articulares?
Entre as causas mais usuais estão artrose, artrite reumatoide, gota, tendinites, bursites e lúpus. Outras causas podem incluir sobrecargas, traumas, excesso de peso, má postura e fatores genéticos. Cada uma delas possui sinais e abordagens específicas de tratamento.